Covid 19 пневмония
Содержание:
- Дыхательная гимнастика
- КТ и «матовое стекло»
- Как лечат
- Другие признаки заболеваний, присущи коронавирусу и пневмонии
- Воспаление на фоне COVID-19
- У кого вирус не переходит в легкие?
- Факторы риска ВАП
- Какие клетки поражает вирус SARS-CoV-2?
- №2. Что делать, если у меня лёгкая форма Covid-19?
- Тесты важны, но делать их всем нет смысла
- Похожие и рекомендуемые вопросы
- Симптомы
- О развитии пневмонии при ковиде
- Категории
Дыхательная гимнастика
Дополнительным методом лечения пневмонии при COVID-19 является дыхательная гимнастика. Упражнения помогают сократить время реабилитации после перенесенного коронавируса с легочными осложнениями, устранить кашель, одышку и тяжесть в груди.
На дыхательную гимнастику ссылаются составители рекомендаций для восстановления коронавирусных больных от Министерства Здравоохранения.
Примерный комплекс упражнений выглядит следующим образом (исходное положение везде – лежа на спине).
Разминка (дыхание обычное, свободное);
- сгибать и разгибать кисти рук и стопы синхронно;
- сгибать руки в локтях;
- сгибать ноги в коленях.
По 8-10 повторений, ориентируясь на свои ощущения.
Основная часть:
Комплекс дыхательных упражнений
- поднимать руки вверх на вдохе носом, опускать – на выдохе ртом;
- развести руки в стороны на вдохе, поднять колено к груди на протяжном выдохе ртом;
- поочередно поднимать ногу и отводить ее плавно в сторону;
- велосипед;
- дыхание животом;
- положив руки на ребра, сделать длинный выдох, произнося звук «х».
По 5-8 повторений. Если возникают позывы покашлять – откашляться.
Заминка:
развести руки в стороны на вдохе, на выдохе вернуть в первоначальное положение, произнося звук «у».
Приведенные дыхательные упражнения можно выполнять лежа в кровати. Когда пациент окрепнет, ему нужно постоянно увеличивать нагрузку, добавляя к гимнастике:
- прогулки на свежем воздухе;
- езду на велосипеде;
- любые неутомительные упражнения на природе, и др.
Актуальным остается и известный способ восстановления легких при помощи воздушного шарика, который нужно надуть самому. Если сделать это физически тяжело, можно начать другого упражнения: налить в стакан воду, и выдыхать в нее через соломинку.
Выбирая упражнения, важно помнить, что он занятия не должны становиться источником дискомфорта. Увеличивать нагрузку нужно постепенно, добиваясь плавной адаптации организма.. Коронавирусная пневмония – тяжелое заболевание, частота случаев которого увеличивается за последние месяцы
Предупредить болезнь можно при помощи грамотной профилактики, укрепления иммунитета, правильным образом жизни, избеганием потенциальных источников заражения. При появлении первых симптомов недомогания нужно обратиться к врачу. Тогда можно рассчитывать на легкое течение болезни и отсутствие неприятных последствий для здоровья
Коронавирусная пневмония – тяжелое заболевание, частота случаев которого увеличивается за последние месяцы. Предупредить болезнь можно при помощи грамотной профилактики, укрепления иммунитета, правильным образом жизни, избеганием потенциальных источников заражения. При появлении первых симптомов недомогания нужно обратиться к врачу. Тогда можно рассчитывать на легкое течение болезни и отсутствие неприятных последствий для здоровья.
- Временные методические рекомендации. Медицинская реабилитация при новой коронавирусной инфекции (COVID-19), версия 2 (31.07.2020). Минздрав России.
- Временные методические рекомендации. Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19), версия 6 (28.04.2020). Минздрав России.
- Всемирная организация здравоохранения.
КТ и «матовое стекло»
— С начала пандемии коронавируса стал очень часто звучать термин «матовое стекло» в отношении снимков лёгких. Этот признак можно отнести к явным симптомам COVID-19?
— Сейчас все зациклены на этом, но я могу назвать более двух десятков заболеваний лёгких и не только, при которых будет синдром «матового стекла». Это вызывает большие трудности в диагностике изменений лёгочной ткани, которые смотрят на компьютерной томографии. Врачам-рентгенологам нужно иметь специальную подготовку, чтобы определить, к какому заболеванию относится «матовое стекло». Более тонко разбираются в болезнях лёгких именно рентгенологи-пульмонологи, но у нас их мало. Конечно, проще сделать больному КТ и увидеть состояние его лёгких. Но это не очень выгодно экономически. К тому же не стоит забывать и о лучевой нагрузке от компьютерной томографии на организм человека.
— Тем не менее в России компьютерная томография лёгких как метод диагностики COVID-19 имеет большее распространение, чем в других странах…
— Да. Для проведения большого числа качественных тестов на COVID-19 необходимо много профессиональных лабораторий с правильными реактивами. Важен грамотный забор биоматериала для теста, его своевременная доставка и быстрое получение результата в течение четырёх-шести часов. Сейчас уже есть даже тесты, которые дают ответ через пятнадцать минут. У нас же люди ждут результатов тестирования по несколько суток.
— Из-за долгого получения результатов тестирования люди и начинают искать, где им сделать КТ лёгких…
— И это излишне. Компьютерная томография лёгких необходима только пациентам, у которых есть симптомы ОРВИ и коронавируса, температура 38 градусов и выше в течение трёх и более суток, а также присутствуют затруднённое дыхание и одышка, возникающая при тех физических нагрузках, при которых её раньше не было. Либо если у больного был явный контакт с больным коронавирусом, и в среднем через пять-шесть дней после этого у него отмечается непривычное затруднение дыхания, чувство стеснения грудной клетки. При лёгком и бессимптомном течении COVID-19 КТ не нужно. На вопрос, как часто делать КТ лёгких, я всегда говорю – чем реже, тем лучше.
КСТАТИ
Степени поражения лёгких при коронавирусе по результатам КТ
КТ-0 — характерных проявлений COVID-19 нет, вирус не затронул лёгкие.
КТ-1 — поражено менее 25 процентов объёма лёгких.
КТ-2 — поражено 25–50 процентов объёма лёгких.
КТ-3 – поражено 50–75 процентов объёма лёгких.
КТ-4 – поражено более 75 процентов объёма лёгких.
Как лечат
Бактериальная пневмония, если начать своевременное лечение, по словам врача, протекает хорошо. Своевременное – это значит в течение четырех-восьми часов от начала заболевания. Пациенту назначают антимикробную терапию.
Те антибиотики, которые рекомендуют в виде стартовой терапии, перекрывают все наиболее актуальные возбудители болезни.
Сложнее протекает так называемая вторичная пневмония на фоне уже имеющихся заболеваний – например, ВИЧ-инфекции, сердечно-сосудистых патологий и так далее.
Лечение коронавирусной пневмонии отличается от лечения внебольничной пневмонии. По словам Ирины Бахаревой, его проводят в соответствии с федеральными рекомендациями, основанными на мировом опыте. Есть несколько схем лечения, но обязательной является госпитализация.
Как пневмония влияет на легкие

24 апреля, 13:47
В Алтайском крае умер первый человек, зараженный коронавирусом
У мужчины из села Логовского Первомайского района была почечная недостаточность
После перенесенной бактериальной пневмонии в большинстве случаев никаких следов на легких не остается. По словам врача, иногда могут остаться небольшие участки фиброза (уплотнения), но они совершенно не нарушают функции дыхания и на жизнь никак не влияют. А вот как себя в дальнейшем проявит вирусная болезнь, пока что до конца не ясно.
Другие признаки заболеваний, присущи коронавирусу и пневмонии
Значительно реже, чем кашель и повышение температуры, при обоих заболеваниях встречаются и другие признаки, менее опасные для здоровья. Врачи отмечают, что больные часто жалуются на сильные головные боли – нехватка кислорода, снижение активности легких приводит к продолжительной мигрени.
При Covid-19 и ОРЗ также часто отмечают общий упадок сил, повышенную утомляемость, проблемы с дыхательным аппаратом. Может пострадать и нервная система – больные страдают от бессонницы, нарушений сна, возбудимости.
Врачи отмечают также непоправимый ущерб, который наносят оба заболевания организму. После выздоровления значительно обостряются хронические болезни (особенно если человек страдал от патологий сердца или дыхательных органов)
Важно регулярно наблюдаться у врача – своевременные осмотры помогут вовремя отреагировать и пройти необходимую терапию, которая поможет не допустить серьезных последствий
Отличий пневмонии от Covid-19 не слишком много – оба заболевания опасны для человека, поэтому при подозрении на заражение, независимо от возбудителя, лучше обратиться к врачу. Только правильная диагностика, проведение необходимого тестирования и исследований помогут установить, какой вирус вызвал тревожные признаки. Лучше не пытаться самостоятельно определять, что стало причиной неприятных симптомов – промедление угрожает летальным исходом или необратимыми процессами.
Воспаление на фоне COVID-19
В последнее время резко возросло число случаев поражения легких на фоне коронавирусной инфекции. Возникает вопрос: это пневмония, которая знакома медикам давно, или новая атипичная форма, вызванная вирусом SARS-CoV-2?
Наблюдения за больными и аппаратные исследования показывают, что внебольничная коронавирусная пневмония имеет свои характерные особенности. Их можно обнаружить в анализе крови, в данных КТ (компьютерной томографии) грудной клетки. При этом тест на COVID-19 может быть отрицательным.
Реальность такова: симптомы есть, воспаление в легких есть, а тест показывает, что вируса нет.
Коронавирус способен легко миновать защитные барьеры дыхательных путей, не задерживаясь в носу, носоглотке или бронхах. Он опускается глубоко, затрагивая нижние дыхательные пути в области межальвеолярных перегородок, сосуды, и вызывает дыхательную недостаточность той или иной степени.
Поражение настолько сильно, что легкие практически не могут дышать и требуется крайняя мера — ИВЛ (искусственная вентиляция легких).
 Искусственная вентиляция легких
Искусственная вентиляция легких
Еще одна особенность пневмонии на фоне COVID-19: существование бессимптомных форм болезни, после которых, тем не менее, остаются последствия в виде фиброза легких.
Таким образом, воспаление легких на фоне коронавируса имеет отличия от внебольничной пневмонии, с которой врачи имели дело раньше. Она протекает необычно, длительно, порой стремительно.
Самым надежным методом диагностики коронавирусного воспаления легких стала не рентгенография, а КТ (компьютерная томография) легких. Ее чувствительность превышает 90%.
КТ играет ключевую роль в раннем выявлении и лечении пневмонии при COVID-19.
Что показывает компьютерная томография легких при коронавирусной пневмонии:
- Как правило, пневмония двусторонняя, чаще всего располагается в нижних отделах.
- Ранним признаком пневмонии при COVID-19 на КТ является эффект «матового стекла», который развивается в результате снижения воздушности легочных полей.
- По мере прогрессирования болезни изменения становятся более явными и распространенными.
- В фазе обратного развития отмечается уменьшение размера и плотности легочных инфильтратов.
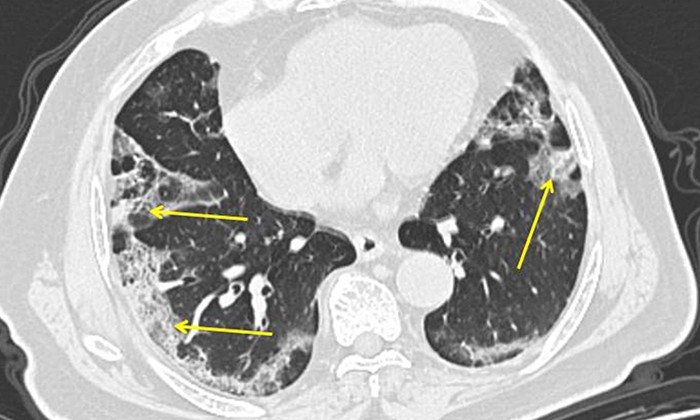 КТ легких при коронавирусной пневмонии
КТ легких при коронавирусной пневмонии
Присоединение КТ-картины «булыжной мостовой» и появление в зоне «матового стекла» альвеолярной инфильтрации говорит о неблагоприятном варианте течения заболевания. Эти симптомы являются предвестниками развития респираторного дистресс-синдрома.
У кого вирус не переходит в легкие?
Вероятность и частота развития пневмонии при коронавирусе значительно выше у пожилых пациентов, чем у молодых. Если посмотреть на графики заболеваемости и летальности, то видна четкая корреляция между возрастом и отслеживаемыми признаками.
Однако правильнее будет сказать, что это связано не с самим сроком жизни, а с проблемами, которые накопились за этот срок. Прежде всего это хронические заболевания и нарушения в работе многих органов и систем, в том числе и иммунной. Именно поэтому старики более подвержены развитию пневмонии.
 Летальность коронавируса по возрастным группам
Летальность коронавируса по возрастным группам
Коронавирус редко дает пневмонию у ребенка, но все же такие случаи бывают, и связаны они с теми же факторами – хроническими заболеваниями, иммунодефицитными состояниями.
Согласно наблюдениям врачей, работавших с пациентами с COVID-19, можно утверждать, что вероятность заражения тем больше, чем выше полученная инфицирующая доза вируса. Эта доза зависит от времени контакта с больным и предпринимаемых мер профилактики заражения.
Но влияет ли объем вирусной дозы на тяжесть течения болезни и возможность перехода ее в пневмонию? На данный момент нет научных исследований, подтверждающих или опровергающих это. Об этом можно условно судить по высокой частоте встречаемости пневмоний среди медицинского персонала, так как именно медики получают наибольшую инфицирующую дозу.
Исходя из сказанного, можно заключить, что минимальный риск перехода коронавирусной инфекции в пневмонию имеют:
- Люди, не имеющие серьезных проблем со здоровьем. Как правило, это пациенты молодого возраста.
- Получившие низкую инфицирующую дозу вируса. Если заражение произошло в результате недлительного контакта, причем зараженный и носитель использовали средства индивидуальной защиты.
- Пациенты со своевременно диагностированным COVID-19. Те, кто обратился за медицинской помощью сразу же после появления симптомов, знают свой диагноз и возможные последствия, и, следовательно, более внимательно относятся к своему состоянию и его изменениям. Они получают лечение и рекомендации врача, находятся под наблюдением квалифицированного специалиста. Это позволяет добиться скорейшего выздоровления, не допустить перехода болезни в более тяжелые формы (пневмония), а если это все же произойдет, то сразу же скорректировать лечение нужным образом.
- Люди, зараженные S-подтипом коронавируса. Но узнать это в условиях обычного стационара или поликлиники не представляется возможным, так как требуется генетическое исследование вируса. Хорошей новостью является то, что на данный момент S-подтип превалирует, и на него приходится около 70% всех случаев COVID-19.
- Положительная динамика течения болезни в течении недели. Если к концу первой недели течения коронавирусной инфекции симптомы идут на спад или наступает выздоровление.
Эти несколько закономерностей, позволяющих определить минимальный риск развития коронавирусной пневмонии, были получены из клинического опыта врачей всего мира.
Отношение пациента к одной из перечисленных групп или ко всем сразу снижает риск развития пневмонии при коронавирусе, но не исключает его!
На формирование воспаления легких при COVID-19 оказывает влияние большое количество факторов, которые не всегда можно учесть и предвидеть. Поэтому каждый человек, заболевший коронавирусной инфекцией, имеет риск формирования пневмонии. Главная задача пациента и врача — минимизировать этот риск!
 Правильное мытье рук – один из основных профилактических методов против коронавируса
Правильное мытье рук – один из основных профилактических методов против коронавируса
Факторы риска ВАП
 Риск развития ВАП увеличивается пропорционально времени интубирования. При нахождении на аппарате ИВЛ 3-6 дней вероятность развития пневмонии достигает 50%. Минимальный риск инфицирования при интубировании не более 48 часов.
Риск развития ВАП увеличивается пропорционально времени интубирования. При нахождении на аппарате ИВЛ 3-6 дней вероятность развития пневмонии достигает 50%. Минимальный риск инфицирования при интубировании не более 48 часов.
Выделяют и факторы риска ВАП. Чем их больше, тем выше риск заболеть воспалением лёгких. Эти факторы можно разделить на 3 большие группы: связанные с пациентом и его состоянием здоровья, с манипуляциями и непосредственным процессом госпитализации, а также с терапией.
К первой группе относятся:
- пожилой возраст;
- мужской пол;
- ожоги;
- хронические или предшествующие заболевания лёгких (туберкулёз, ХОБЛ, бронхит и другие);
- курение;
- нарушение сознания, в особенности кома;
- иммунодефицитные состояния;
- нерациональное питание;
- неврологические заболевания;
- период после операции или тяжёлой полученной травмы;
- соматические патологии в стадии декомпенсации.
Важно! Исходное состояние больного значительно влияет на ход основного заболевания и вероятность развития осложнений, в том числе и вентилятор-ассоциированной пневмонии. К сожалению, большинство из них нельзя в должной мере коррегировать (например, возраст или пол).. К группе факторов риска, связанных с процессом госпитализации, относятся:
К группе факторов риска, связанных с процессом госпитализации, относятся:
- экстренная интубация;
- эндотрахеальная интубация;
- энтеральное питание (например, зондовое);
- частые смены контуров аппарата ИВЛ;
- аспирация из ЖКТ;
- частые замены антибактериальных препаратов во время длительной госпитализации пациента;
- длительная госпитализация;
- длительная интубация;
- механическая вентиляция лёгких;
- назогастральный зонд;
- повторная интубация;
- операции на органах грудной клетки, средостения и другие.
Терапия также влияет на возможность возникновения ВАП. Увеличивает риск воспаления лёгких связанных с интубацией приём препаратов, снижающих кислотность желудка (антациды, блокаторы H2-гистаминовых рецепторов, ингибиторов протоновой помпы), антибиотиков более 3 месяцев, высокие дозы седативных препаратов, иммуносупрессоров.

Практически все приведённые факторы риска можно нивелировать и уменьшить вероятность развития вентилятор-ассоциированной пневмонии.
Какие клетки поражает вирус SARS-CoV-2?

Разберемся, как происходит контакт вируса и клеток человека.
У SARS-CoV-2 обнаружена мутация, которая отличает его от SARS, зато делает похожим на ВИЧ и вирус лихорадки Эбола. Благодаря этой мутации он в 100-1000 раз легче проникает в клетки человека, чем SARS.
В своей белковой капсуле SARS-CoV-2 имеет специальные белки, которые находятся в состоянии покоя, но могут быть активированы для облегчения проникновения вируса в клетку. Для их активации нужен фермент фурин, умеющий разрезать эти белки по определенным аминокислотам. SARS-CoV-2 умеет связываться с фурином, и так же поступают ВИЧ и вирус лихорадки Эбола, в результате чего происходит эффективное слияние вируса с клетками.
Ученые из Kingston University определили тип клеток, к котором более всего тропен SARS-CoV-2 (то есть, его к ним тянет, как магнитом, и он лучше всего с ними связывается):
Бокаловидные клетки
Их еще называют «одноклеточными железами». Эти клетки обладают характерной формой, благодаря которой они и получили свое название: в виде сужающегося к основанию бокала. В них вырабатывается муциноген. Его гранулы забирают на себя воду и разбухают, при этом получается главный компонент слизи – муцин. Бокаловидные клетки есть и в эпителии кишечника, и в слизистой дыхательных путей, и в конъюнктиве глаз, и в других местах тела. Слизь, которую они вырабатывают в дыхательных путях и в глазах, играет защитную и увлажняющую роль.
Реснитчатые (они же мерцательные) клетки
Они снабжены плазматическими выростами-ресничками. Двигаясь синхронно, эти выросты образуют своеобразную волну, призванную, улавливать грязь и обеспечивать перемещение слизи с инородными частицами и патогенными микроорганизмами к выходу из дыхательных путей.
Коронавирус, проникая в эти клетки, начинает в них активно размножаться и в процессе репликаци (удвоения) убивает их. Это является важнейшим патогенетическим фактором развития заболевания:
- Защита дыхательных путей резко снижается, что открывает вирусу ворота пошире.
- Погибшие клетки попадают в легкие, что приводит к развитию пневмонии. При этом в легких начинает скапливаться жидкость, затрудняющая газообмен в альвелах и тем самым нарушающая дыхание.
Ученые также сообщают, что на стадии первых симптомов COVID-19 происходит развитие гипериммунной реакции организма на проникновение SARS-CoV-2 — так называемый цитокиновый шторм. И в этом случае происходит повреждение здоровых тканей силами собственной иммунной системы.
У некоторых пациентов с COVID-19 были выявлены поражения печени и почек, однако нельзя достоверно сказать, что именно SARS-CoV-2 стал их причиной.

Коронавирус и дети
Случаи заболевания COVID-19 у детей младше 9 лет встречаются редко – от 0,4% среди заболевших в Ухане до 0,9% по всему Китаю в целом. В возрасте от 10 до 19 лет риски незначительно возрастают: для Китая в целом – до 1,2%. Ученые объясняют это тем, что у малышей инфекция протекает бессимптомно. Стоит при этом вспомнить, что есть целый ряд «детских инфекций» (корь, пневмококковые инфекции), которые дети переносят несколько легче, а а взрослые – тяжело и с осложнениями. По одной из версий, у детей иммунная система реагирует на инфекцию адекватно, а у взрослых развивается гиперреакция, приводящая к разрушительным последствиям.
Возникает вопрос: зачем же тогда закрывать школы и сады, раз детям особо ничего не грозит? Ответ: чтобы дети не подхватили вирус от одних взрослых и не передали его другим — например, пожилым бабушкам и дедушкам, которые входят в группу риска.
По данным China Centre for Disease Control, смертность среди взрослого населения составляет 0,2-0,4%, но этот показатель начинает стремительно повышаться у людей старше 50-60 лет.
№2. Что делать, если у меня лёгкая форма Covid-19?
Пациенты с лёгкой формой могут находиться на домашнем карантине под наблюдением врача поликлиники по месту жительства и вести мониторинг своего здоровья.
Симптомы лёгкой формы:
- повышение температуры тела до 38°С (или без повышенной температуры);
- общая слабость;
- недомогание;
- потливость;
- миалгия и ломота в теле;
- головная боль;
- першение в горле;
- кашель;
- нарушение вкуса и обоняния;
- диарея.
Таким больным Минздрав рекомендует полупостельный режим и
обильное дробное питьё (30 мл на кг веса) – вода без газа, компоты, морсы, чай, бульон. Динамика симптомов оценивается в первые пять дней заболевания. Больных просят вести дневник самонаблюдения за температурой, частотой пульса, дыхания. Таким образом заболевание легче контролировать и изменять лечение.
Через пять дней при сохранении повышенной температуры тела, слабости, появлении одышки при физической нагрузке назначается антибактериальная терапия:
- азитромицин 500 мг в первый день, затем по 250 мг в день 4 дня;
- парацетамол 500 мг или ибупрофен 200 мг при повышении температуры тела 38°C не чаще 3-4 раз в сутки.
Тесты важны, но делать их всем нет смысла
— Давайте вернемся к тестам. Говорят, что в 30% случаев они не дают точного результата, и Роспотребнадзор это признал.
— Насколько я знаю, те тесты, которые нам доступны, — это ПЦР-диагностика мазков. Есть два вида тестов, для одних нужна концентрация материала 10 в пятой степени, другим — 10 в третьей степени. Изначально были доступны только первые тесты, у них чуть хуже чувствительность, потому что в самом начале заболевания концентрация вирусного генетического материала могла быть невелика. Это первое.
Второе — производительность этих тест-систем довольно низкая, и обеспечить всех этими тестами просто физически не получалось. Семь дней проходило, пока мы получали результат. К тому же при ПЦР результат очень зависит от того, как взят мазок, откуда — технически нужно все провести точно, чтобы было достаточно материала для исследования. Но в гонке и суматохе это не всегда получалось. Отсюда такой разброс результатов. Приходит сначала отрицательный результат, потом положительный, потом опять отрицательный, и какой-то регулярности в этом анализе нет.
Но сейчас наконец-то получила регистрационное удостоверение новая система, там чувствительность гораздо выше.
— То есть, вы, даже имея результат теста, зачастую не знаете, лежит пациент у вас с пневмонией или с COVID?
— Для клинициста тест, скорее, подтверждает его догадки, потому что у этой пневмонии есть очень характерная КТ-картина, есть клиническая картина. Поскольку это лечение не специфическое, то на тактику тест не влияет. Больше влияет на эпидемиологию, с точки зрения заразности и распространения этого вируса, но не на внутрибольничный подход.
— Тогда валидные результаты тестов вообще не важны? Если человеку плохо, то лечим от пневмонии, если течение тяжелое — сажаем на аппарат?

«До десятого дня помучаетесь, потом станет легче». Как россиянка болела коронавирусом во Франции
— Нет, вы все-таки упрощаете. Наоборот, мы стараемся как можно дольше оттягивать решение о переводе на искусственную вентиляцию, потому что оно резко ухудшает прогноз. Там довольно много побочных нюансов.
Тестирование необходимо, скорее, для тех, кто переболевает в более легкой форме, для того чтобы мы знали, что они контактные, а значит, нужно ограничить их круг общения, чтобы остановить распространение этой заразы. Если результат положительный и мы ему доверяем, то надо изолировать всех, кто с человеком жил. Если отрицательный, то все проще. Поэтому тесты важны, но делать их всем подряд вообще нет смысла.
— Вот вы получили результат теста. Что дальше?
— Мы дважды перепроверяем его — теперь это занимает три дня — и на четвертый день выписываем пациента. Более того, мы стараемся людей, которые переносят заболевание легко, даже с положительным тестом переводить на домашнюю изоляцию и на лечение дома, им не нужно находиться в стационаре.
— То есть, человека с подтвержденным COVID вы можете через три дня выписать, а человека с пневмонией — оставить? Где логика?
— Логика в том, что мы прежде всего ориентируемся на клиническую картину. Больного с тяжелым течением мы в любом случае не станем отправлять домой, независимо от диагноза.
Похожие и рекомендуемые вопросы
КТ-1 с поражением лёгких менее 10% 28 сентября сделала прививку от гриппа и от пневмококка,…
Длительно не проходящая пневмония Заболела 10 августа, появился сухой, частый кашель….
Описание кт огк Мой муж проходил лечение вирусной пневмонии. Болен с 14 мая. Тесты…
Двусторонняя вирусная пневмония при хронических болезнях Сухой кашель, сильные мышечные…
Лечение при вирусной пневмонии Уважаемые специалисты. Хотела проконсультироваться…
Коронавирус и двусторонняя пневмония 10 октября у меня появились признаки ОРВИ, поднялась…
Ковидная пневмония? У меня при хорошем самочувствии без температуры, без кашля и насморка,…
Пневмония вызванная ковид 19 Заболела 2,5 недели назад. Температуры не было. Ломота…
Повторный анализ кт и лечение вирусной пневмонии 23 го июля я сделала Кт легких (так…
Внебольничная пневмония Евгений Федорович.26.05.20 темп.37.2 (орально), боли в суставах,…
Двусторонняя полесигментарная пневмония в стадии разрешения Доктор 1 июля ночью у…
Вирусная пневмония Болею уже 10 день. Температуры, кашля нет. Немного тяжесть в груди….
Вирусная пневмония Болею уже 10 день. Температуры, кашля нет. Немного тяжесть в груди….
Вирусная пневмония? Три дня назад очень сильно перемёрзла на улице. На следующий день…
Лечение пневмонии Прошу помочь разобраться в следующей ситуации: дочь Алена заболела…
Вирусная пневмония Я очень боюсь вирусной пневмонии. Я заболела 5 дней назад гриппом,…
Как лечиться без антибиотиков? У меня короновирусная инфекция, болею 8-ой день. Первые…
Реабилитация вирусной пневмонии Меня интересует план реабилитации и дальнейшего восстановительного…
Последствия пневмонии Сын уехал к отцу и там переболел ОРВИ с небольшой температурой…
Пневмония в какой стадии, расшифоуйте пожалуйста кт Дней назад была температура 37,8,…
Симптомы
COVID-19 имеет несколько вариантов течения:
- бессимптомное носительство коронавируса;
- острая респираторная вирусная инфекция (ОРВИ);
- пневмония средней степени тяжести, неопасная для жизни пациента;
- тяжелая пневмония, осложненная развитием респираторного дистресс-синдрома (РДС).
В случае бессимптомного носительства клинические проявления болезни отсутствуют полностью, либо настолько слабо выражены и неспецифичны (легкое недомогание, покашливание, незначительный насморк), что человек не придает им значения. Такие симптомы самостоятельно исчезают в течение нескольких дней без лечения. Однако, несмотря на отсутствие жалоб, такой человек тем не менее является источником инфекции и способен заражать окружающих.
Отсутствие клинических проявлений указывает на хорошую работу иммунной системы, которая подавила развитие инфекции. Следовательно, и количество вирусных частиц, выделяемых носителем, невелико. Но при длительном контакте все же может произойти инфицирование другого человека.
В виде ОРВИ коронавирусная инфекция известна миру уже давно. Эта форма болезни отмечается у большинства пациентов. Основные симптомы, характерные для такого варианта COVID-19:
- повышение температуры;
- кашель;
- насморк;
- вялость, утомляемость.
Кроме этого, могут встречаться головные боли, боль в горле, аносмия (потеря обоняния), диспепсические явления (потеря аппетита, тошнота, рвота, диарея).
Более тяжелый вариант течения COVID-19 – неосложненная пневмония. Она может протекать незаметно для пациента и разрешиться самостоятельно. К симптомам ОРВИ добавляется одышка разной степени выраженности, кашель с отделением мокроты. Если очаг пневмонии небольшой, то клинические проявления выражены слабо или даже отсутствуют, и больной человек редко обращается за помощью.
На фоне лечения противовирусными и противовоспалительными препаратами пневмония достаточно скоро разрешается. Она может быть диагностирована случайно или ретроспективно, на основании остаточных изменений на рентгеновском снимке легких.
 Коронавирус при электронной микроскопии. Свободные вирусные частицы (а), вирус в клетках дыхательных путей человека (б).
Коронавирус при электронной микроскопии. Свободные вирусные частицы (а), вирус в клетках дыхательных путей человека (б).
Самая тяжелая форма течения коронавирусной инфекции – тяжелая пневмония, осложненная РДС и полиорганной недостаточностью. Данную форму еще называют китайской пневмонией нового типа. Она развивается у небольшого количества зараженных, в основном у пожилых пациентов и у людей, имеющих хронические декомпенсированные заболевания, но характеризуется очень высокой летальностью. Клинически на первый план выступает выраженная одышка, которая быстро нарастает. Далее развивается дыхательная недостаточность.
Инкубационный период при COVID-19 может составлять 2-14 суток. Чаще всего симптомы появляются через 4-5 дней с момента заражения. При тяжелом течении уже на 8-е сутки одышка достигает максимальной степени выраженности, а на 10-й день требуется применение респираторной поддержки с помощью аппарата ИВЛ.
О развитии пневмонии при ковиде
Коронавирусы проникают в организм через органы дыхательной системы. Если иммунитет человека работает хорошо, отсутствуют хронические заболевания и другие осложняющие работу защитной системы факторы, вирус будет уничтожен, и развития заболевания не произойдет.
Но в большинстве случаев иммунитет не справляется с вирусом SARS-CoV-2 в инкубационный период: именно поэтому число зараженных стремительно увеличивается по всему миру, несмотря на общие усилия медиков.
Развитие происходит по алгоритму:
- Вирус SARS-CoV-2 попадает на слизистую дыхательных путей. Заражение происходит воздушно-капельным путем, от человека к человеку, при условии, что один из зараженных страдает от КВИ в активной форме заболевания. Вирус обладает высокой контагиозностью, то есть, больной КВИ человек очень заразен для окружающих.
- Если иммунитет зараженного человека не может противостоять инфекции, вирус начинает размножаться в эпителии альвеол.
- Постепенно вирус поражает все больший объем легочной ткани, опускаясь все ниже в легкие.
- По мере прогрессирования COVID-19 в легких происходит накопление жидкости, которая не позволяет кислороду достичь капилляров. Газообмен нарушается, и человек сталкивается с опасными последствиями болезни: одышкой, нехваткой кислорода в крови, и др.

Несмотря на то, что воспаление легких на фоне КВИ пока изучено недостаточно, клинических данных за год пандемии достаточно, чтобы утверждать, что заболевание стремительно развивается, тяжело протекает и вызывает серьезные осложнения. Вероятность столкнуться с последствиями COVID-19 выше у людей с иммунодефицитом любого генеза и у больных в возрасте старше 60-65 лет.
Также медики отмечают, что коронавирусная пневмония:
- двусторонняя, то есть поражающая оба легких;
- внебольничная, то есть заражение происходит за пределами медицинских учреждений;
- атипичная, то есть, вызываемая нетипичными возбудителями, в том числе, вирусами.
Смертность при обычной пневмонии составляет примерно 7%, а при коронавирусной инфекции этот показатель в несколько раз выше, но назвать точные данные пока невозможно.
| Типичная пневмония | Может дебютировать стремительно или постепенно. Основными симптомами служат повышение температуры, слабость и кашель: сначала сухой, потом продуктивный. Заболевание хорошо поддается лечению антибиотиками в комбинации с антимикотиками и витаминными комплексами. |
| Пневмония при COVID-19 | Начало заболевание резкое и стремительное: температура резко поднимается, возникает кашель с вязкой мокротой зеленого, красноватого или желтого цвета.Специфического лечения, которое смогло бы уничтожить вирус, нет. Больные получают только симптоматическую и поддерживающую терапию, что осложняет лечение. |

При благоприятном течении ковидной пневмонии, улучшение наступает приблизительно через 7 дней. Но полное выздоровление обычно занимает много времени: пациенты жалуются на затруднение дыхания даже спустя несколько месяцев после выздоровления. Вопрос о том, остается ли после перенесенного заболевания пожизненный фиброз, пока является спорным.
Категории
АллергологАнестезиолог-реаниматологВенерологГастроэнтерологГематологГенетикГепатологГинекологГомеопатДерматологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский лорДетский неврологДетский нефрологДетский офтальмологДетский психологДетский пульмонологДетский ревматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКардиологКлинический психологКосметологЛогопедЛорМаммологМедицинский юристНаркологНевропатологНейрохирургНефрологНутрициологОнкологОнкоурологОртопед-травматологОфтальмологПаразитологПедиатрПластический хирургПроктологПсихиатрПсихологПульмонологРевматологРентгенологРепродуктологСексолог-АндрологСтоматологТерапевтТрихологУрологФармацевтФизиотерапевтФитотерапевтФлебологФтизиатрХирургЭндокринолог






