Как облегчить симптомы протекания коронавируса
Содержание:
- Коронавирус не ограничивается поражением легких
- Что это за процент, и как он высчитывается
- Трудности в лечении COVID-19
- Бессимптомная форма
- Вопросы, на которые мы пока не знаем ответа
- Неспецифическая профилактика COVID-19
- Анализ СРБ при коронавирусе: расшифровка результатов
- Особенности реанимационного отделения
- Течение болезни по дням
- Как протекает вирус
- Лечение тяжелой формы
- Диагностические показатели
- Стадии коронавируса: какие существуют, изменения по дням
- Симптомы коронавируса в легкой форме у взрослых и детей
- Стабильно тяжелое состояние
Коронавирус не ограничивается поражением легких
SARS-COV-2 поражает кишечник, сердце, кровеносные сосуды, почки и центральную нервную систему. Это одна из причин столь широкого спектра симптомов Ковид-19. Следы вируса были обнаружены в носовых проходах, горле и почках, печени, поджелудочной железе и сердце, а также в слезах и кале.
Пищеварительная система
Вирус способен перемещаться в пищеварительную систему, что приводит к появлению симптомов, напоминающих желудочно-кишечные заболевания, хотя эти симптомы могут быть отдельными, а пациент вовсе не иметь проблемы с легкими на этой стадии. Есть также свидетельства повреждения печени или желчных протоков, так как отмечается повышенный уровень ферментов. Однако в этом случае, по мнению экспертов, это может быть результатом приема лекарств или активностью иммунной системы, а не непосредственным попаданием вируса.
Коронавирус и кровеносные сосуды
Вирус, который все более и более эффективно обосновывается в организме, имеет свойства поражать сердце и кровеносные сосуды, хотя до сих пор неясно, как он это делает. Тем не менее, некоторые пациенты, госпитализированные с коронавирусом, испытывают такие симптомы, как сердечная аритмия. Еще одна особенность Ковид-19 также вызывает серьезное беспокойство специалистов. Речь идет о нарушении свертываемости крови. Кровяные сгустки могут блокировать артерии и сосуды в головном мозге и в конечном итоге вызвать инсульт или сердечный приступ.
У некоторых пациентов коронавирусная инфекция вызывает патологическое сужение кровеносных сосудов, что приводит к гипоксии и кровоподтекам пальцев рук или ног. Появляются болезненные отеки. Сужение кровеносных сосудов также может быть причиной некоторых случаев атипичной пневмонии, когда недостаточный кислородный обмен обусловлен сужением кровеносных сосудов, а не коллапсом альвеол. Следовательно, по результатам некоторых исследований, коронавирус влияет на биологию сосудов.
Исследователи полагают, что если коронавирус действительно нацелен на кровеносные сосуды, это объясняет тот факт, что его жертвами являются в первую очередь страдающие от сосудистых повреждений: диабетики и гипертоники. При этом астматики гораздо реже подвержены осложнениям, что удивило многих врачей. Факторы риска для инфекции, по-видимому, именно сосудистые нарушения:
- сахарный диабет;
- ожирение;
- возраст;
- артериальная гипертензия.
Почки
Следующая цель для коронавируса — почки. Там также имеется множество рецепторов ACE2, которые являются точкой проникновения вируса в организм. Есть много признаков того, что вирус повреждает этот орган. Белок и кровь содержатся в моче пациентов, и многие тяжелобольные перенесли диализ из-за почечной недостаточности. Некоторые исследования показывают, что вирус может напрямую поражать почки, поэтому их отказ является результатом не только гипоксии, вызванной пневмонией.
Головной мозг
Есть данные о том, что коронавирус также влияет на мозг и центральную нервную систему. Присутствие вируса было замечено в спинномозговой жидкости пациента, страдающего от менингита. Иногда наблюдаются симптомы, указывающие на энцефалит или гиперактивность симпатической нервной системы. Некоторые люди с КОВИД-19 теряли сознание или испытывали судороги. Рецепторы ACE2 присутствуют в коре и стволе головного мозга, но пока неизвестно, как именно коронавирус туда проникает.
Что это за процент, и как он высчитывается
Поражение легких, да еще в процентах, стало, пожалуй, наиболее пугающим симптомом коронавируса. Многие уверены, что пораженные легкие невозможно восстановить. Так ли это на самом деле?
Обширность патологического процесса определяется врачом-рентгенологом согласно данным компьютерной томограммы и считается по особой формуле. Легкие делятся на доли: правое – на три, левое – на две. На снимках пораженные участки выглядят замутненными – это называется «симптом матового стекла».
В зависимости от масштаба затемнения каждой из долей присваиваются баллы. 1 балл равен поражению меньше 5%; 2 балла – от 5 до 25%; 3 б – от 25 до 49; 4 б – от 50 до 75%; 5 б – больше 75%. То есть подсчет баллов ведется в соответствии с объемом тканей, вовлеченных в патологический процесс.
 Измененные вирусом легкие на снимках выглядят как непрозрачное стекло
Измененные вирусом легкие на снимках выглядят как непрозрачное стекло
Сумма баллов, полученных для каждой доли, умножается на 4, и получается искомый процент. б х 4=%.
Пример. В правом легком поражено ткани на 5 баллов в верхней доле, на 3 – в средней, на 1 – в нижней. В левом – по 2 балла приходится на верхнюю и нижнюю доли. Получается, (5+3+1+2+2)х4=52% – именно столько легочной ткани в целом подверглось изменениям.
Что это значит
Это значит, что развивается пневмония – воспаление легких. Так организм борется с инфекцией, и чем выше процент, тем непримиримее эта борьба. Но само по себе поражение легких еще не повод для паники. И тем более нет оснований утверждать, что отдельные участки или доли перестанут выполнять свои функции.
Течение болезни и выраженность ее симптомов во многом зависит от состояния здоровья человека, а точнее, его иммунной системы, индивидуальных особенностей. Иногда даже при почти полном поражении легких пациенты чувствуют себя неплохо, хотя ситуация в любой момент может обостриться.
Воспалительный процесс в легких – это фактор нестабильности, при котором существует высокий риск осложнений. На фоне коронавируса может развиваться дыхательная недостаточность и острый респираторный дистресс-синдром – грозные осложнения, не всегда совместимы с жизнью.
Внимание! Именно ОРДС – острый респираторный дистресс-синдром – является основной причиной смертности от Covid-19. Человек умирает от дефицита кислорода: из-за гипоксии в крови начинают отказывать внутренние органы и головной мозг
Чтобы этого избежать, людей госпитализируют, и уже в стационаре проводят экстренные мероприятия.
Трудности в лечении COVID-19
Лечение новой вирусной инфекции осложняется отсутствием основного лекарства, вакцины, плана терапии. Новый малоизученный вирус плохо поддается диагностике, тесты выдают много ошибок.

Основные трудности при лечении COVID-19:
- снижение иммунитета;
- высокий процент смертности после применения аппаратов ИВЛ;
- снижение функции легких;
- обострение хронических заболеваний.
Большой процент заразившихся пациентов попадает в реанимацию во время лечения. Длительность нахождения в отделении интенсивной терапии зависит от общего состояния здоровья, наличия хронических заболеваний, степени заражения.
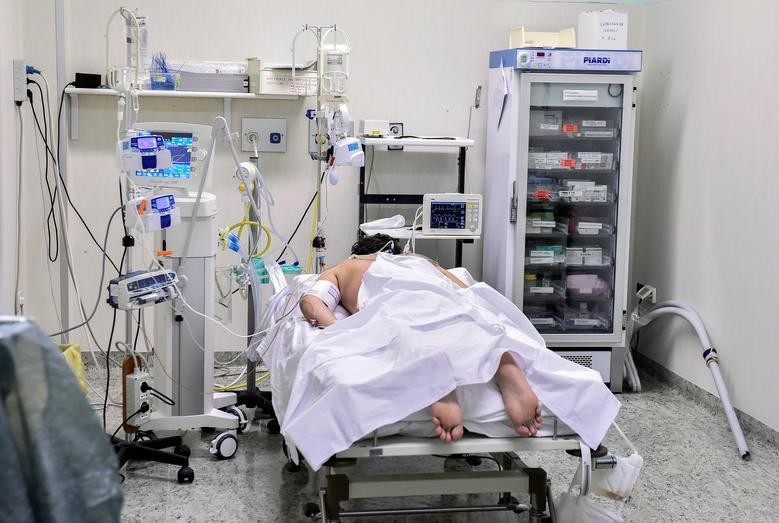
Лечение в реанимации для пациентов тяжелое. Подключение к
аппаратуре не у каждого проходит просто. Например, по опросу Washington
Post, многие пациенты, которых подключали к аппаратам искусственной вентиляции легких,
даже спустя год испытывали психологические и физические трудности. Они мучились
от депрессий, имели проблемы в простых бытовых действиях – приеме пищи, мытье.
Бессимптомная форма
При отсутствии характерных признаков болезни определить в домашних условиях факт инфицирования COVID-19 не представляется возможным. Но даже если тест оказался положительным, а кашля и повышенной температуры нет — это не повод для паники. При отсутствии симптомов специальная терапия медикаментами зачастую не назначается. Но пациент не должен пренебрегать определенными мерами рекомендательного характера:
-
носить маску и перчатки;
- соблюдать меры социальной дистанции;
- мыть руки с дезинфицирующими средствами;
- избегать посещения мест с массовым скоплением людей.
Согласно данным статистики, у 75% пациентов COVID-19 не проявляется в виде ощутимых расстройств здоровья. Зачастую легкая степень недомогания и температура тела 37-37,5° — единственные признаки ковид 19 у взрослого.
Кашель как симптом короновируса
При появлении защитного рефлекса на внешние раздражители, которые концентрируются в дыхательных путях, многие пациенты связывают его с инфицированием COVID-19. Но не всегда кашель следует трактовать как симптом заражения короновирусной инфекцией. Указанный формат защитного механизма иммунной системы может свидетельствовать о наличии стандартных заболеваний респираторного характера (грипп, корь, ларингит, ринит, фарингит и прочее).
Чтобы подозрения на заражение ковид 19 были обоснованными, необходимо проанализировать особенности проявления симптома.
Через несколько дней рефлекс становится регулярным. Причем кашель не сопровождается выделением мокроты. Отсутствие насморка также может указывать на короновирусную инфекцию. Неотъемлемые симптомы COVID-19 — одышка и затрудненность дыхания.
Наличие у зараженных пациентов сухого кашля подтверждает отек гортани или альтернативные поражения слизистых оболочек верхних дыхательных путей. Если рефлекс длится не менее недели, то риск трансформации ковид 19 в пневмонию становится максимальным. К редким проявлениям короновирусной инфекции относится кашель с мокротой, в которой содержится кровь. Такой признак COVID-19 зафиксирован всего у 2% пациентов.
Вопросы, на которые мы пока не знаем ответа
Многое остается неизвестным о новом коронавирусе. Как уже говорилось, многие эксперты считают, что мы увидели лишь «верхушку айсберга». Каковы долгосрочные последствия для нашего здоровья при COVID-19? Восстановится ли наш организм полностью, и если да, то, сколько времени это займет? Приобретаем мы или нет иммунитет после болезни? Остается ли коронавирус в организме в дремлющем состоянии, время от времени давая о себе знать, как например, вирус герпеса? Или же это будет хроническая деструктивная инфекция, такая как гепатит В и ВИЧ? А возможно после выздоровления от SARS-COV-2 мы будем невосприимчивы к коронавирусу на всю оставшуюся жизнь? Ответов на эти вопросы пока, к сожалению, нет.
Неспецифическая профилактика COVID-19
Мероприятия по предупреждению завоза и распространения COVID-19 на территории Российской Федерации регламентированы Распоряжениями Правительства РФ от 30.01.2020 №140-р, от 31.01.2020 №154-р, от 03.02.2020 №194-р, от 18.02.2020 №338-р, от 27.02.2020 №447-р, от 27.02.2020 №446-р, от 27.02.2020 №448-р от 16.03.2020 №635-р, от 06.03.2020 №550-р,от 12.03.2020 №597-р, от 14.03.2020 №622-р, от 16 марта 2020 г. № 730-р,от 27 марта 2020 г. № 763-ри постановлениями Главного государственного санитарного врача Российской Федерации от 24.01.2020 № 2, от 31.01.2020 № 3, от 02.03.2020 № 5, от 13.03.2020 № 6, от 18.03.2020 № 7 , от 30.03.2020 № 9.
Мероприятия по недопущению распространения COVID-19в медицинских организациях проводятся в соответствии с приказом Минздрава России от 19.03.2020 №198н «О временном порядке организации работы медицинских организаций в целях реализации мер по профилактикеи снижению рисков распространения новой коронавирусной инфекции COVID- 19)» (с дополнениями).
Неспецифическая профилактика представляет собой мероприятия, направленные на предотвращение распространения инфекции, и проводится в отношении источника инфекции (больной человек), механизма передачи возбудителя инфекции, а также потенциально восприимчивого контингента
(защита лиц, находящихся и/или находившихся в контакте с больным человеком).
Мероприятия в отношении источника инфекции:
- изоляция больных и лиц с подозрением на заболевание;
- назначение этиотропной терапии.
Мероприятия, направленные на механизм передачи возбудителя инфекции:
- соблюдение правил личной гигиены (мыть руки с мылом, использовать одноразовые салфетки при чихании и кашле, прикасатьсяк лицу только чистыми салфетками или вымытыми руками);
- использование одноразовых медицинских масок, которые должны сменяться каждые 2 часа;
- использование СИЗ для медработников;
- проведение дезинфекционных мероприятий;
- утилизация медицинских отходов класса В;
- транспортировка больных специальным транспортом.
Мероприятия, направленные на восприимчивый контингент: — элиминационная терапия, представляющая собой орошение слизистой оболочки полости носа изотоническим раствором хлорида натрия, обеспечивает снижение числа как вирусных, так бактериальных возбудителей инфекционных заболеваний;
- использование лекарственных средств для местного применения, обладающих барьерными функциями;
- своевременное обращение в медицинские организации в случае появления симптомов острой респираторной инфекции является однимиз ключевых факторов профилактики осложнений.
МЕДИКАМЕНТОЗНАЯ ПРОФИЛАКТИКА COVID-19 У ВЗРОСЛЫХ
Для медикаментозной профилактики COVID-19 у взрослых, возможно интраназальное введение рекомбинантного интерферона альфа.
Для медикаментозной профилактики COVID-19 у беременных возможно только интраназальное введение рекомбинантного интерферона альфа 2b.
В качестве препарата для химиопрофилактики рассматривается гидроксихлорохин, в случае его недоступности возможно использовать мефлохин.
В ряде стран в условиях напряженной эпидемической ситуации проводят медикаментозную профилактику хлорохином, гидроксихлорохином и мефлохином. Учитывая рост заболеваемости и высокие риски распространения инфекции на территории нашей страны, целесообразно назначение медикаментозной профилактики определенным группам населения ( Приложение 10).
Анализ СРБ при коронавирусе: расшифровка результатов
Чем ниже концентрация С-реактивных протеинов в крови, тем лучше. Несмотря на то, что за норму берут цифру 5 мг/л, более чем у 50% исследуемых этот показатель обычно ниже 0,9 мг/л, и у 90% — менее 3 мг/л. Такой уровень свидетельствует об отсутствии инфекции.
Если показатели поднимаются до 29 мг/л, это означает, что больной находится в умеренной группе риска. Анализ крови на СРБ при коронавирусе выше 10 мг/л показывает, что необходимо назначить дополнительные исследования для выявления источника воспаления.
Если тесты ПЦР не подтвердили COVID-19, то повышение содержания белка может свидетельствовать о наличии других заболеваний — хронических воспалительных процессов, аутоиммунных сбоев, различных патологий органов. У женщин это может быть связано с приемом оральных контрацептивов или осложненным течением беременности.
Изменение концентрации С-реактивного белка начинает наблюдаться уже через 5-6 часов после заражения и достигает пика на 2-3 сутки. Именно поэтому он рассматривается как один из главных индикаторов для прогноза развития течения болезни.
Сдать анализ на СРБ можно самостоятельно — забор биоматериала и тесты проводят большинство крупных клинических лабораторий. Цены на него в различных регионах могут отличаться, в среднем, стоимость составляет от 750 до 800 рублей.
Как вы считаете, нужно ли носить маску в период пандемии?
Да, но только в общественных местах 65.79%
Да, всегда и везде 21.89%
Нет, маски не нужны вообще 12.33%
Проголосовало: 3367
Читайте далее:
Что такое ПЦР тест на коронавирус и как проводится
Показывает ли рентген легких пневмонию при коронавирусе
Где сдать анализ на антитела к коронавирусу в Москве
Мне нравитсяНе нравится
Фильтр:
Все
Ждет ответа
СортировкаПросмотрыОтветовГолоса
Можно ли носить контактные линзы при коронавирусе?
Дмитрий 1 месяц
7321 просм.
1 ответ.
голос.
Можно ли заразиться через открытую рану?
Мария 1 месяц
6163 просм.
4 ответ.
1 голос.
Переносят ли комары коронавирус?
Фёдор Исаев 1 месяц
6055 просм.
6 ответ.
-4 голос.
Особенности реанимационного отделения
Реанимационное отделение при крупных больницах – это обособленная структура, предназначенное для оказания неотложной медпомощи. Отделения подобного вида бывают специализированными или общими.
В ОРИТ один врач-реаниматолог ведёт несколько (от 2 до 4) пациентов. Специфические отличия от обычных отделений:
- Круглосуточная работа профильных специалистов;
- Максимально возможное техническое и препаратное оснащение;
- Налаженная система ухода с оперативными каналами транспортировки и обслуживания больных.
В реанимации человек не находится долгосрочно – задачей профильных специалистов является стабилизация состояния пациента до средней или умеренной стадии с последующим переводом человека в профильные общие отделения.
Виктор Системов — эксперт сайта 1Travmpunkt
Течение болезни по дням
| День | Симптоматика легкой формы |
| 1 | Нарастающее недомогание, слабость и сонливость. Ломота в теле, жажда, слезоточивость. Может исчезает чувствительность к вкусам и запахам, но этот симптом не является обязательным и возникает примерно у 30% пациентов. |
| 2-3 | Повышение температуры тела до 37.5-38 градусов, сухой кашель, тошнота. Общая слабость, появившийся в первый день болезни, сохраняется и усиливается. |
| 4-7 | Плохое самочувствие сохраняется. Может возникать непродуктивный (сухой) кашель, одышка при физической нагрузке, боли в животе. |
| 8-9 | Симптомы патологии постепенно уменьшаются. |
| 12 | Пациент с легкой формой коронавируса выздоравливает. |
Проявления болезни могут отличаться из-за индивидуальных особенностей здоровья. Некоторые переносят патологию незаметно для себя, на протяжении 2-3 дней чувствуя легкую слабость и повышенную сонливость. Другие внимательно фиксируют у себя каждый возникающий симптом и поэтому субъективно переносят коронавирус тяжелее.
Важно понимать, что легкая форма болезни и носительство вируса (скрытое, бессимптомное течение) – разные вещи. На фоне легкой формы могут и должны возникать симптомы болезни, но чаще они связаны с активной работой иммунитета
Слабость и разбитость – обязательный признак повышения интерферона, который уничтожает патогенные микроорганизмы, защищая организм от развития осложнений. Диспепсические расстройства (дискомфорт в животе, диарея) появляются из-за попытки организма вывести из крови токсины, образующиеся при уничтожении вируса. А сонливость – попытка организма обеспечить покой, необходимый для быстрого выздоровления без негативных последствий.
Как отличить Covid-19 от других заболеваний
Говорить о появлении тревожных симптомов на фоне легкой болезни можно при появлении следующих признаках:
- температура не снижается более 5-7 суток;
- после пройденного пика болезни на 6-7 день симптомы не исчезают или усугубляются;
- одышка возникает в состоянии покоя;
- рвота и диарея усиливается, провоцируя обезвоживание.
Также следует следить за проявлениями осложнений, связанных с работой других органов:
- нарушение оттока мочи, появление отеков в нижних конечностях;
- боль в области груди;
- обмороки, спутанность сознания;
- боль в боку, появление желтого оттенка на склерах глаз и на коже.
На течение болезни и изменение клинической картины, характерной для КВИ, может влиять поведение человека во время болезни, его следование общим рекомендациям и советам лечащего врача. Заниматься самолечением недопустимо.
До полного выздоровления нужно, оставаясь на самоизоляции вести щадящий образ жизни, принимать препараты для симптоматической терапии, внимательно следить за изменениями самочувствия, регулярно измеряя температуру, давление, и т.д.
У детей коронавирус в большинстве случаев протекает именно в легкой форме или бессимптомно. Поэтому своевременно выполненная диагностика нужна для того, чтобы оградить больного ребенка от пожилых родственников, которые чаще переносят ковид тяжело.
Как протекает вирус
Входными воротами для инфекции становятся слизистые оболочки дыхательной системы, глаз. Вирус прикрепляется к ним, начинает размножаться и только потом начинает циркулировать в крови. Можно выделить 3 варианта развития событий.
Первый, самый благоприятный. У лиц молодого возраста, детей и остальных людей с сильной иммунной системой вирус может присутствовать в организме, но защитных сил будет хватать для его сдерживания и нейтрализации. Поэтому даже в период борьбы с болезнью может не быть никаких симптомов. Изменений на КТ в легких также не будет.
Второй вариант течения COVID-19 — бессимптомная пневмония. Человек также не имеет типичных симптомов, как кашель, повышение температуры, одышки, но на снимках компьютерной томографии (КТ) у таких людей можно выявить очаги уплотнения легочной ткани с эффектом “матового стекла”, характерные для пневмонии при коронавирусе. В этом случае могут беспокоить легкие симптомы недомогания, слабости и другие слабовыраженные изменения.
О частоте такой формы течения инфекции можно судить по ситуации случившейся на круизном лайнере “Diamond Princess”. Оказалось, что бессимптомно переболели 73% пассажиров. При этом у 54% из них были выявлены изменения в легких, характерные для COVID-19. Даже при таком бессимптомном варианте возможны изменения в легких, которые дадут о себе знать позже. Но такой статистики пока нет, так как времени прошло еще не так много.
Третий вариант — это отсутствие проявлений в инкубационный период. Он может длиться до 2 недель. В течение этого времени человек будет считать себя полностью здоровым, но затем появятся первые симптомы ОРВИ как температура, кашель, ломота в теле, слабость. Возможно снижение насыщения крови кислородом и одышка. Здесь развитие болезни может идти по классическому сценарию.

В инкубационный период проявлений симптомов коронавируса нет.
Лечение тяжелой формы
Восстановительный курс предполагает проведение срочного специализированного вмешательства и применение ряда лекарственных средств. Самостоятельное лечение недопустимо, потому что может привести к серьезным критическим последствиям.
Назначается респираторная поддержка. Она подразумевает подачу кислорода посредством маски, с помощью ИВЛ. Также может проводиться ЭКМО, а именно насыщение крови через специальное устройство.
В домашних условиях при появлении симптомов тяжелой формы COVID-19 настоятельно рекомендуется переворачивать больного на живот. Это позволит улучшить вентиляцию легких. Необходимо применять медикаменты, обладающие иммуномодулирующим и противовирусным влиянием. Например, инъекции Интерферона, Калетра, Азитромицин и другие.
Не менее важно будет использовать:
- антибиотики – их вводят при симптомах появления бактериального поражения или инфекции;
- низкомолекулярные гепарины – при высокой свертываемости крови, например, Фрагмин или Фраксипарин;
- Куросурф – в целях исключения спадениях легких и других подобных осложнений;
- бронхорасширяющие средства – при спазме в области бронхов, например, Беродуал или Сальбутамол.
В сложных случаях практикуется процедура по переливанию плазмы от тех пациентов, которые ранее переболели коронавирусной инфекцией и успешно вылечились.
Необходимо учитывать, что нет специфического лечения COVID-19, а потому все терапевтические схемы являются экспериментальными. Пациент или его родственники дают согласие на такую терапию
Это особенно важно в тяжелых случаях, когда нет 100% гарантии, что восстановительный курс окажется успешным, в то время как побочные эффекты могут быть смертельными.
После лечения необходимо соблюдать другие дополнительные меры, чтобы поддерживать здоровье на оптимальном уровне. Рекомендуется своевременно пролечивать сопутствующие заболевания, отказаться от курения, каждый день двигаться – не меньше 30 минут. Желательно каждый час осуществлять специальные упражнения для дыхательной системы.
Не менее важно:
- проветривать комнаты в квартире или частном доме;
- помнить о соблюдении дистанции в общественных местах, ношении маски (по возможности использовать очки и перчатки);
- скорректировать рацион, а именно ввести в него ягоды, фрукты и овощи, а также кисломолочные продукты и напитки;
- отказаться от употребления алкогольных напитков;
- систематически мыть руки;
- с помощью антисептиков обрабатывать поверхности всех предметов, которых касались другие люди.
Если появились симптомы инфекции, в том числе резкая слабость, настоятельно рекомендуется вызвать врача на дом. При возникновении одышки, болей в грудине нужно обратиться в Скорую. Это позволит ускорить начало восстановительного процесса и избежать развития осложнений.
- https://www.who.int/ru/emergencies/diseases/novel-coronavirus-2019
- Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19). Временные методические рекомендации Минздрава РФ (https://minzdrav.gov.ru/)
Диагностические показатели
Дифференциация патологии с гриппом и ОРВИ проводится при помощи лабораторных и инструментальных исследований. Для оценки состояния назначают:
- общий и биохимический анализ крови;
- определение уровня свертываемости крови;
- измерение электролитов, С-реактивного белка, прокальцитонина, лактатдегидрогеназы и креатинкиназы;
- оценку состояния почек и печени;
- рентгенологическое исследование грудной клетки – компьютерная томография.
Практически у всех больных наблюдается стойкое снижение количества тромбоцитов (тромбоцитопения) и лимфоцитов, повышение АСТ и других ферментов, увеличение значения С-реактивного белка. На рентгеновских снимках отчетливо видно двустороннее затемнение, а также патологическое изменение структуры альвеол в легких (синдром «матового стекла»). У пациентов с нетяжелым COVID-19 отклонений при сканировании рентгеновскими лучами не наблюдается.
Стадии коронавируса: какие существуют, изменения по дням
Стадии коронавируса (правильнее – коронавирусной инфекции COVID-19) выделяют условно, они помогают врачу определиться с тактикой ведения больного:
- 1 стадия: скрытая, или инкубационный период (от заражения до первой симптоматики);
- 2 стадия: начальных проявлений, похожа на обычные острые респираторные вирусные инфекции (например, на грипп);
- 3 стадия: выздоровление или присоединение пневмонии;
- 4 стадия: осложнения пневмонии в виде дыхательной недостаточности, респираторного дистресс-синдрома, сепсиса (заражения крови), септического шока.
Некоторые врачи-инфекционисты выделяют 6 стадий развития симптоматики коронавируса, отмечая прогрессирование болезни по дням.
Первые 3-4 дня
После скрытого (бессимптомного) инкубационного периода (от 1 до 14 дней) в первые дни больные жалуются на:
- повышение температуры тела;
- общую слабость;
- мышечные, суставные боли;
- болезненность при глотании и першение в горле;
- сухой кашель.
Реже заболевание COVID-19 начинается с тошноты, поноса и рвоты.
5-6 день
Температура при легком течении коронавирусной инфекции нормализуется, а при состоянии средней тяжести сохраняется высокой, присоединяется одышка, нарастает сильная общая слабость.
6-7 день
Этот период называют поворотным моментом, так как может начинаться либо выздоровление, либо ухудшение состояния. Во втором случае нарастает одышка, больной испытывает ощущение нехватки воздуха даже в состоянии покоя. Температура остается высокой или повышается повторно после кратковременной нормализации.
8-10 день
При присоединении воспаления легких учащается ритм дыхания и пульс, снижается или растет давление крови (возможны перепады), в легких развивается пневмония.
Больной задыхается, а для облегчения дыхания принимает положение сидя, опирается на руки. На этой стадии беспокоит упорный сухой кашель, жжение и боль в груди, ощущение сдавления грудной клетки.
12-16 день
К концу второй недели продолжается активная фаза пневмонии, она характеризуется сохранением всей основной симптоматики (температура, сухой кашель, одышка, слабость). К признакам ухудшения дыхания может присоединиться посинение кожи, боли в животе, оглушенное состояние. Часть пациентов чувствуют себя лучше с 12-14 дня болезни.
17-22 день
При благоприятном исходе наступает выздоровление. Температура снижается, дышать становится легче, кашель стихает или беспокоит реже, одышка и тахикардия уменьшаются в покое, но есть при движении. Приведенный классический вариант течения коронавирусной инфекции может видоизменяться у пациентов с сопутствующими болезнями сердца и легких, у них прогрессирование болезни проходит быстрее.
Симптомы коронавируса в легкой форме у взрослых и детей
В среднем первые симптомы проявляются через 5-7 дней с момента заражения коронавирусом. Длительность инкубационного периода – до 2 недель. Для легкой формы заболевания характерно бессимптомное течение или развитие симптоматики по типу ОРВИ (острой респираторной вирусной инфекции) с поражением верхних дыхательных путей.
Характерные жалобы пациентов (в большинстве случаев):
- температура тела ниже 38 оС;
- сухой кашель;
- слабость;
- отсутствие аппетита;
- боль и/или першение в горле;
- насморк и/или заложенность носа;
- потеря/снижение обоняния.
Температура тела у взрослых может быть нормальной или субфебрильной (37,1 – 38 оС), иногда выше 38 оС, но не более 5 дней. Проявления интоксикации в виде недомогания, слабости, потливости. Наблюдаются катаральные симптомы: покраснение горла, першение, заложенность носа, кашель. Одышка при легкой форме КОВИД-19 отсутствует, поскольку легочная ткань не затронута (за исключением редких случаев).
Частота дыхательных движений – менее 20 в минуту, сатурация – больше 95. Как правило, на КТ и рентгене легких изменения отсутствуют, сопутствующие заболевания по типу сахарного диабета, артериальной гипертонии, ишемической болезни сердца и т.д. отсутствуют. Частота сердечных сокращений – 60-80 ударов в минуту у пациентов старше 5-летнего возраста. В анализе крови показатели лейкоцитов, нейтрофилов и тромбоцитов в пределах нормы.
Статистика говорит о том, что у каждого второго пациента с КВИ заболевание протекает без симптоматики, а у 80% пациентов с подтвержденным диагнозом болезнь развивается по типу ринита, фарингита.
На заметку: Отсутствие жалоб не исключает возможность наличия изменений на КТ легких при визуализации.
У детей легкое течение болезни может проявляться:
- гипертермией;
- отсутствием аппетита;
- болью в горле;
- сухим или влажным кашлем;
- тошнотой;
- болью в животе;
- поносом;
- кожными высыпаниями;
- потерей или снижением обоняния.
Стабильно тяжелое состояние
Родственники больных, которые поступили в реанимационные отделения, слышат от врачей заключение: состояние стабильно тяжелое. Стоит ли опасаться такого диагноза и что оно означает?
Стабильное состояние означает нарушение функционирования жизнеобеспечивающих систем средней тяжести, которое, благодаря усилию медиков, не переходит в крайне тяжелое. То есть, не происходит никаких динамических изменений в процессе жизнеобеспечения пациента: ни положительных, ни отрицательных.
Для таких больных предусмотрено круглосуточное наблюдение с помощью медицинских аппаратов. Они фиксируют малейшие изменения в показателях, которые отслеживает медицинский персонал. Нарушения стабильно тяжелые требуют такой же терапии, что и в остальных случаях: круглосуточное введение медикаментозных препаратов для поддержания жизнедеятельности организма.
Длительность отсутствия динамических изменений зависит от характера патологии и ее тяжести. Так, часто стабильно тяжелое состояние наблюдается после операции, когда пациента доставляют в реанимационное отделение в момент выхода из наркоза. Его продолжительность составляет от 2 суток до 3 недель.
После того, как с помощью интенсивной терапии стабильно тяжелое состояние пациента приняло положительные динамику, его отключают от аппаратуры, которая искусственно поддерживала жизнеобеспечение. Тем не менее, за больным и его состоянием продолжается пристальное наблюдение для корректировки дальнейшей медикаментозной тактики лечения.
Затем проводят диагностические обследования, после которых предполагается дальнейшее лечение.
Для такой операции с учетом сопутствующей патологии это «нормальное» состояние. Бывает врачи говорят: «Состояние стабильно тяжелое» После таких операций оно и должно быть тяжелым. Когда пациент поправляется состояние становится «Стабильное, средней степени тяжести.» То есть не стабильное состояние ХУЖЕ, неизвестно поправится человек или нет.
Система оценок степени тяжести состояния больного, предопределяет в краткосрочной перспективе потенциально возможные действия по проведению комплексной терапии или реанимации человека. Какие существуют критерии оценок? Насколько точны современные отечественные прогностические методики? Каковы особенности работы реанимационного отделения? Об этом и многом другом вы прочитаете в нашей статье.






