С рубцом на легких. как жить после коронавируса
Содержание:
- Ковид не проходит бесследно
- Как это работает
- Причины затрудненного дыхания при COVID-19
- Чем лечить и восстановить дыхание после
- Каким образом коронавирус влияет на нервную систему?
- Проблемы с дыханием после коронавируса
- Еще несколько интересных фобий
- Как восстановить дыхание после коронавируса
- Как проверить дыхание при коронавирусе?
- От чего защищаться?
- Как определить, что это фобия
- Как восстановить легкие после коронавируса
- Что говорят эксперты
- Средства, улучшающие «текучесть» крови
- Подведем итог
Ковид не проходит бесследно
Терапевт Татьяна Мельник, однако, уверена, что тяжелые состояния после болезни нельзя списывать исключительно на психосоматику. Физическое состояние нужно обязательно контролировать, исключать возможные проблемы.
Если спустя 2 месяца после болезни сохраняется одышка, рекомендуется сделать функциональные тесты легких. На КТ в острой фазе врачи видят воспаление в легких, которое проходит в течение нескольких недель. Если КТ сделать очень быстро после выздоровления, можно увидеть те же самые воспалительные изменения, что были там раньше.
«После пандемии врачи выявят новые случаи диабета». Эндокринолог Ольга Демичева — о том, как не пропустить болезнь
— Фиброз — это необратимые изменения в легких, и до сих пор неизвестно, у кого после ковида будет фиброз легких, а у кого нет. Вероятность того, что фиброз возникнет после тяжелых форм ковида, точно есть. Потому что как минимум нескольким пациентам в мире пришлось делать пересадку легких именно из-за ковида. А функциональные дыхательные тесты помогут определить жизненный объем легких, узнать, нет ли обструктивных или рестриктивных процессов.
Обязательно нужно проверить диффузию, то есть функцию газообмена легких. Фиброз часто приводит к нарушению именно этой функции, и в случае низких показателей имеет смысл сделать КТ. Если с легкими все в порядке, причиной одышки может быть атрофия дыхательных мышц. Чаще всего это наблюдается у пациентов с тяжелыми формами заболевания.
— Иногда мы видим изменения и в работе сердечной мышцы, чаще всего острая кардиомиопатия развивается тоже после тяжелых форм ковида. Поэтому нужно сделать эхокардиограмму сердца, проверить, как оно работает. И конечно же, стоит убедиться, что все изменения в биохимических показателях работы почек и печени, а также в анализах крови, которые наблюдались во время болезни, пришли в норму. То же самое стоит сделать и при устойчивых симптомах одышки и усталости.
Если все показатели в порядке, стоит заняться реабилитацией и работой с хорошим психологом. Состояние большинства пациентов со временем улучшается, но многим в это время необходима поддержка специалистов. Перенесенный ковид, как и другие тяжелые коронавирусные заболевания, не всегда проходит бесследно. Но даже при затянувшихся симптомах есть надежда на улучшение и возвращение к привычной жизни.
Редактор — Ирина Якушева
Как это работает
Механизмы работы плацебо не изучены до конца. Предполагается, что есть четыре фактора, которые влияют на финальный результат лечения:
Фактор ожидания
«Сейчас должно полегчать»,— это часто произносят после приема таблетки. Такой выжидательный период даже сопровождается снижением уровня гормонов стресса — об этом говорят итальянские ученые, работающие в области неврологии, нейрофизиологии боли и респираторной патофизиологии. Острая боль после выпитой таблетки может запросто стать «неприятным покалыванием». Отчасти сила плацебо заключается в том, что пациенты надеются на выздоровление.
С другой стороны, если человек не ждет, что лекарство подействует или ожидает побочных эффектов, прием плацебо может привести к отрицательным последствиям. В этих случаях говорят об эффекте ноцебо.
Психонейроиммунология
Это относительно новая область науки, которая изучает прямое влияние активности мозга на иммунную систему. Подобно тому, как собаку можно научить выделять слюну при звуке колокольчика, так и реакцию иммунной системы мышей можно адаптировать под специфические стимулы.
Эволюционная саморегуляция или теория регулирования здоровья
Причины затрудненного дыхания при COVID-19
Коронавирус попадает на слизистые оболочки носа, ротовой полости и внедряется в клетки через чувствительные к белкам АПФ 2 и АСЕ 2 рецепторы. Множество рецепторов есть в дыхательных органах. После попадания в них патоген стремительно размножается. В течение нескольких суток ранее полностью здоровый человек оказывается в тяжелейшем состоянии подключенным к аппарату искусственного дыхания.
Если вирусом поражено не более 50% ткани легких, то человек чувствует себя нормально, живет привычной жизнью, а затем внезапно умирает критической нехватки кислорода, тромбоза. Редко, но такое случается.
Патогенетические механизмы появления одышки
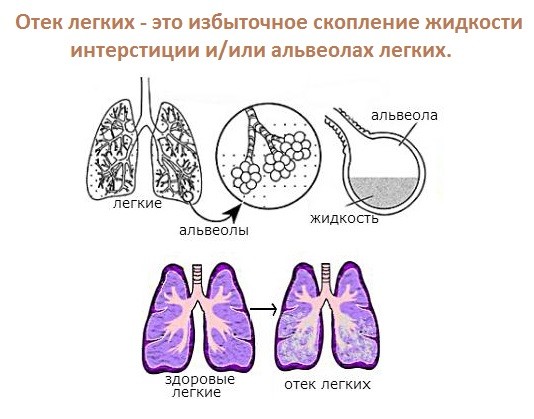
Причинами, из-за которых легкие теряют способность нормально дышать становится:
- отщепление от гемоглобина железа и оседание металла на стенках альвеол;
- усиленный синтез тромбоцитов;
- цитокиновый шторм (аномальная реакция иммунной системы).
Основной структурной единицей легких являются альвеолы. Они густо оплетены сетью капилляров. Изнутри альвеолы защищены от слипания сурфактантом.
Коронавирус разрушает клетки, синтезирующие сурфактант, альвеолы слипаются, ухудшается газообмен. В крови появляются мелкие сгустки, постепенно они блокируют кровоток в капиллярах. Клетки легких испытывают нехватку кислорода. Из-за того, что макрофаги пытаются нейтрализовать воспалительные очаги и сам вирус, иммунная система слишком активно включается в работу, начинается цитокиновый шторм.
Воспалительный экссудат полностью заливает альвеолы. Они теряют способность к газообмену. На фоне недостаточного насыщения крови кислородом страдают все ткани организма, наступает полиорганная недостаточность, сепсис.
Большое количество патологических очагов в легких приводит к формированию участков уплотненной и отечной ткани. При тяжелом течении коронавирусная пневмония захватывает оба легких полностью. Сильное воспаление, аномальные реакции иммунной системы приводят к тому, что к вирусу присоединяется и бактериальная инфекция.
Опасен для больных коронавирусом тромбоз. Уже известно, что особенно страдают от сгустков мелкие сосуды. Но у людей, имеющих патологии сосудов и кроветворения, высок риск тромбоза магистральных сосудов.
Дыхание при коронавирусе
Врачи считают, что крайне важно не пропустить появление одышки. При типичном течении болезни трудности с дыханием возникают у каждого третьего пациента при температуре выше 38 градусов
Обычно одышка появляется на 6-8 день после инфицирования. Она может наблюдаться параллельно с другими симптомами — головной и мышечной болью, быстрой утомляемостью, отсутствием вкуса и обоняния. Все они могут протекать без температуры.
Одышка без кашля при коронавирусе в легкой форме может сопровождаться повышением температуры до 38 градусов. Ощущение одышки в такой ситуации субъективно, подтвердить ее не удается. Одышка редко возникает у детей.
Частота дыхания
Частота дыхания менее 22 движений в минуту, которая возникает во время физической нагрузки, наблюдается при среднетяжелой форме коронавирусной пневмонии. Температура в таком состоянии не превышает 38 градусов.
Дорогой читатель, мы собрали всю самую важную и актуальную информацию о COVID-19 на 1 странице — главное о коронавирусе.Также, доступна актуальная статистика по: России, Москве, Подмосковью и городам, СпБ и всем регионам РФ и странам мира.
Тяжелая форма
У тяжелых больных одышка при пневмонии коронавируса даже в состоянии покоя заставляет делать дыхательные движения чаще 30 раз в минуту. Дефицит кислорода в крови провоцирует состояние возбуждения, нарушенное сознание, скачки давления. Все эти симптомы сигнализируют о тяжелом течении болезни.
Критическая форма
Нехватка дыхания при коронавирусе развивается на фоне угнетения дыхательной функции, сепсиса. Состояние больного удается стабилизировать только, подключив его к аппарату искусственной вентиляции легких.
Сатурация
Отследить изменения в насыщении (сатурации) крови кислородом удается с помощью пульсоксиметра. Аппарат показывает:
- при среднетяжелой форме коронавируса более 95%;
- при тяжелом 93% и менее.
Нормальной считается саурация на уровне:
- 98-99% — у молодых людей;
- 96-98% — у людей после 50 лет;
- 95-97% — после 60 лет;
- 93-94% — после 70 лет.
У курильщиков со стажем более 40 лет сатурация часто не превышает 90%. Подробнее о сатурации при коронавирусе вы можете узнать в нашей статье.
Чем лечить и восстановить дыхание после
Лечить затрудненное дыхание при коронавирусе можно только при помощи противовирусной терапии и подачи кислорода в условиях стационара. В зависимости от степени тяжести пневмонии и дыхательной недостаточности применяют:
- один или несколько препаратов с противовирусным и иммуномодулирующим эффектом (Плаквенил, Азитромицин, Интерферон, Калетра, Актемра, Олумиант);
- откашливающие средства (Амброксол, сироп солодкового корня);
- разжижающие мокроту (Флуимуцил, АЦЦ);
- расширяющие бронхи (Сальбутамол, Беродуал);
- антибиотики при присоединении бактериальной инфекции (Цефтриаксон, Кларитромицин).
После выписки из стационара рекомендуются упражнения для восстановления дыхания, так как при коронавирусе в легочной ткани могут оставаться участки фиброза. Так называется разрастание грубых рубцовых волокон, мешающих полному расправлению легких. Могут быть использованы разные системы дыхательной гимнастики, они все имеют положительное влияние на легочную вентиляцию.
Дыхание йогов
Для полного йоговского дыхания нужно вдыхать животом, выпячивая переднюю брюшную стенку, потом набирать воздух в грудную клетку, на выдохе вначале сжимается грудь, потом подтягивается живот. Вдох проходит на 4 секунды, задерживают дыхание на 16 счетов, выдыхают на 8. После освоения такого цикла постепенно длительность фаз увеличивают.
Эндогенное дыхание Фролова
Для разработки легких используется дыхательный тренажер Фролова, в нем есть несколько режимов:
- сопротивление на вдохе;
- торможение выдоха;
- увеличение дыхательного объема при помощи специальной емкости;
- возвратный.
Особенностью занятий является освоение эндогенного дыхания – продолжительного выдоха, который заканчивается подтягиванием живота.
Смотрите на видео о методике занятий на дыхательном тренажере Фролова:
Дыхание по Бутейко
Суть дыхания по Бутейко состоит в неглубоком поверхностном вдохе (слабее обычного) на 2-3 секунды, задержке дыхания на 4 счета и выдохе. Пауза между вдохом и выдохом обязательно должна увеличиваться по мере тренировок, она продолжается по индивидуальным ощущениям, как можно дольше (до ощущения дискомфорта).
Использование подручных средств
Для дыхательной гимнастики еще в стационаре берут обычный стакан с водой или бутылочку с трубочкой, больному нужно стараться как можно дольше выдувать воздух. Второй способ – это надувание шариков или детских игрушек. Все эти методы подходят и для домашнего использования, главное – проводить тренировку дыхания не менее 20-30 минут за день в общей сложности (циклами по 5 минут).
Каким образом коронавирус влияет на нервную систему?
Он повреждает стенки сосудов, в том числе, головного мозга, вызывает их воспаление и образование внутри них тромбов.
Иными словами, развивается тромбоваскулит. Кровоток к клеткам мозга нарушается, нейроны от недостатка кислорода голодают и гибнут.
Все это напоминает развитие ишемического инсульта, только изменения при ковиде в большинстве случаев касаются мелких сосудов, и образование в них тромбов не приводит к омертвению большого участка мозга с развитием паралича.
Множественными микротромбозами объясняется большой перечень жалоб таких больных:
- Резкая головная боль.
- Резкая слабость.
- Потеря запаха и вкуса.
- Плаксивость, депрессия, суицидальные мысли.
- Бессонница или сонливость.
- Температура, которая не сбивается жаропонижающими. Предполагают, что это связано с нарушением работы центра терморегуляции в головном мозге.
- Повышение или снижение АД в результате нарушения его регуляции в ЦНС. Это касается и тех, у кого раньше давление всегда было в норме.
- Аритмии – в том числе, у людей, которые никогда до этого не имели подобных проблем. Это тоже связывают с нарушением регуляции сердечного ритма в головном мозге.
- Заложенность в груди, нехватка воздуха при нормальной сатурации и КТ – опять же в результате «поломки» в нервной системе.
- Поносы, запоры, внезапно появляющиеся и внезапно исчезающие.
- Сыпь.
- Выпадение волос.
Что делают врачи, чтобы уменьшить риск ковидной энцефалопатии?
Они назначают антикоагулянты уже на ранних стадиях заболевания, и как они говорят, на таком лечении быстро уходят температура и депрессия, уменьшаются слабость и головная боль.
Но сейчас с лечением ковидных больных творится полный хаос.
Многих лечат не так, не совсем так или совсем не так.
А кто-то лечится сам – как Бог подсказал.
Поэтому все симптомы, которые я назвала выше, могут встречаться и у тех, кто переболел и якобы выздоровел.
Проблемы с дыханием после коронавируса
Еще несколько интересных фобий
Метро
В мегаполисах гораздо больше раздражителей, которые могут стать объектом фобии. К примеру, после взрывов в спальных районах столицы у жителей появился страх перед терактами, а трагедии в метро привели к метрофобии.
И хотя по статистике самый опасный для жизни – автомобильный транспорт, 60 % москвичей боятся именно подземки, особенно эскалаторов и переходов. По мнению специалистов, уже сам факт спуска ассоциируется с повышенной опасностью, которую подкрепляет недостаток воздуха и давка раздраженных людей, нарушающих личное пространство друг друга. Кстати, боязнь метро связана не столько с беспорядками, сколько с длительным пребыванием под землей, как правило от 40 минут до часа.
Рабочие
На фоне социальных катаклизмов — экономического кризиса и сокращения штатов — наиболее распространенным становится страх потерять работу. Специалисты считают это совершенно нормальным явлением, к тому же теоретически — именно теоретически! — ситуация может стать явью. Поэтому человек примеряет ее на себя и чем больше думает об этом, обсуждает с родными и друзьями, тем более реальным становится этот образ в его сознании. А дальше формируется очаг возбуждения, и очередное упоминание о сокращении вызывает появление навязчивого патологического страха.
Стрессы, напряженные графики и ответственная работа изнуряют психику, открывая доступ для эргофобии — боязни не справиться со своей работой, гелленологофобии — не понять научные термины, кайрофобии — страха перед новыми ситуациями, интернетофобии — боязни выходить в Интернет.
Городские
Популярный источник страхов жителей мегаполиса — вероятность подцепить инфекцию – молизмофобия (особенно в разгар пандемии).
По мнению врачей, этот типичный городской страх связан с тем, что каждый вынужден ежедневно контактировать со многими людьми, от которых он потенциально рискует чем-нибудь заразиться. Произойти это может не только на улице, в магазине или в метро, но и на вечеринке.
Масла в огонь подливает и массовая реклама препаратов, постоянно напоминающая о всевозможных инфекциях и заболеваниях, передающихся в быту. Фобии, вызванные средствами массовой информации, встречаются весьма часто.
Их проявление спровоцировано не только криминальными хрониками, но и аналитическими программами о глобальном потеплении, таянии айсбергов в Антарктиде, возможных наводнениях. Кстати, масштабное изменение климата может привести к еще одной — погодофобии (это – одна из самых странных фобий).
Как восстановить дыхание после коронавируса
Всем пациентам, у которых коронавирус сопровождался одышкой, после выздоровления врачи рекомендуют пройти реабилитационную программу. Она включает:
- полноценный отдых;
- правильное питание;
- прием витаминно-минеральных комплексов;
- прогулки на свежем воздухе.
Врачи рекомендуют постепенно увеличивать физические нагрузки. Обязательно нужно выполнять специальные комплексы упражнений, использовать дыхательные тренажеры:
Дыхание йогов тренирует мускулатуру диафрагмы, улучшает экскурсию грудной клетки, увеличивает объем легких. Для полного дыхания по йоговскому методу необходимо вдохнуть животом, одновременно выпятив переднюю брюшную стенку. Затем набрать полную грудную клетку воздуха, выдохнуть, сначала сжимая грудь, а потом подтянув живот. Вдох нужно сделать на счет 4, дыхание задержать и посчитать до 16, выдох сделать на счет 8. Когда такой цикл доведен до автоматизма, длительность фаз можно увеличить.
Тренажер Фролова представляет собой стакан с системой насадок и водой. К нему подсоединена дыхательная трубка. Ее плотно обхватывают губами, делают интенсивный вдох в течение 2 секунд, а затем очень медленно выдыхают. Упражнения при помощи тренажера увеличивают объем легких, повышают иммунитет и адаптационные способности организма.
Дыхание по Бутейко предполагает неглубокий поверхностный вдох (он слабее, чем обычный) на 3 секунды, последующую задержку дыхания на 4 счета и выдох. Паузу между вдохом и выдохом необходимо увеличивать постепенно, в зависимости от натренированности и индивидуальных ощущений.
Подручные средства тоже можно использовать для того, чтобы избавиться от одышки после коронавируса. Врачи рекомендуют ежедневно надувать шарики, детские игрушки. Дыхательную гимнастику можно делать с использованием трубки и бутылки с водой (или стакана). Через соломинку в воду необходимо делать очень длинные выдохи. Такие простые способы разработки легких очень действенны, но их нужно делать ежедневно по 20-30 минут.
Как проверить дыхание при коронавирусе?
От чего защищаться?
Большинство программ реабилитации после Covid-19, существующих на сегодня, ограничивается лечением или профилактикой ХОБЛ (обструктивной болезни легких). В действительности это лишь один из возможных, но далеко не единственный и даже не главный вариант осложнений.
Основных сценариев три, и практически каждый переболевший Covid-19 в той или иной степени рискует стать жертвой одного или нескольких из них.
Дыхательная недостаточность, гипоксия
Причиной дыхательной недостаточности может быть не только ХОБЛ, но и другие следствия Covid-19. Ее опасность состоит в недостаточном поступлении кислорода ко всем без исключения органам — ишемии сердца, головного мозга, почек, печени. Кислородное голодание называется гипоксией.
Вот только несколько возможных вариантов развития гипоксии, если вовремя не принять меры:
- Гипоксия мозга вызывает прогрессирующую деменцию (слабоумие), ухудшение зрения, слуха, памяти, хронические головные боли.
- Гипоксия сердца приводит к развитию сердечной недостаточности с возможным летальным исходом.
- Гипоксия почек приводит к хронической почечной недостаточности (ХПН), а гипоксия печени — к нарастающей печеночной недостаточности.
Чтобы избежать этих сценариев, необходимо восстановить рабочий объем легких и сатурацию крови кислородом.
Изменение крови
Инфицирование коронавирусом Covid-19 вызывает иммунный ответ, который изменяет картину крови, ее вязкость, свертываемость и другие свойства, а также поражает кровеносные сосуды. К этому добавляются последствия лечения коронавирусной пневмонии антибиотиками.
Поэтому второй из возможных сценариев после Covid-19 — образование тромбов в артериальной и венозной системах, а значит нарастание риска тромбоэмболии легочной артерии и других осложнений тромбоза. Это может стать причиной инфаркта, инсульта, внезапной смерти.
Изменение иммунитета
Борьба с цитокиновым штормом приводит к общему ослаблению иммунитета. Плюс неизбежные последствия лечения антибиотиками. Поэтому даже у тех 85% переболевших, чья иммунная система успокоилась, будут проблемы, связанные с низким иммунитетом. Прежде всего, это означает высокую подверженность ОРВИ, а также простудным заболеваниям, синдрому хронической усталости (СХУ).
Для этой группы реабилитация должна включать меры для восстановления, поднятия и укрепления иммунитета.
Вторая группа, в которую входят 15% переболевших Covid-19, у которых продолжает бушевать цитокиновый шторм, рискует стать жертвой еще более серьезных последствий, связанных с синдромом системного воспалительного ответа (ССВО).
Это означает развитие аутоиммунных заболеваний, таких как ревматизм, ревматоидный артрит, полиорганная недостаточность и ряд других, приводящих к инвалидности, смерти.
Чтобы знать, какая именно требуется реабилитация, повышать иммунитет или, наоборот, гасить цитокиновый шторм, нужно знать, к какой группе переболевших относится человек.
С этой целью в клинике «Медицина 24/7» была разработана диагностическая программа, а на ее основе — курс реабилитации после Covid-19.
Как определить, что это фобия
реакция
Фобия – это иррациональный страх. Например, человек может смертельно бояться собак и стараться избегать их любым способом. При этом, скорее всего, опасной ситуации не возникнет.
Люди годами испытывают ужас перед одной и той же ситуацией. Они отдают себе отчет в необоснованности страха, но ничего не могут поделать. В этом случае нужна помощь профессионала, так как кроме психологических расстройств они могут сопровождаться разнообразными вегетативными симптомами: учащенным сердцебиением, потливостью, покраснением лица, дрожью в теле, сухостью во рту, тошнотой, неприятными ощущениями в животе, нарушением дыхания и даже удушьем.
Специалисты выявили десятки фобий. В список входят странные и абсурдные – страх цветов и бороды – а также более понятные: боязнь дантиста или болезни. Расскажем, как называется каждая фобия.
Как восстановить легкие после коронавируса
Для того, чтобы восстановить легкие после перенесенного коронавируса COVID-19, используют дыхательную гимнастику, лечебную физкультуру, ингаляции и другие методики физиотерапии, медикаменты.
Дыхательная гимнастика

Дыхательная гимнастика
Упражнения на дыхание начинают как можно раньше, чаще всего еще в стационаре. На первых порах используют две дыхательные техники – глубокое и медленное дыхание животом, его задача включить в цикл вдохов и выдохов диафрагмальную мышцу. Для этого вдыхают животом из положения лежа на спине, выпячивая брюшную стенку, а на вдохе живот должен опускаться, как можно глубже.
Второе упражнение лучше делать полусидя, когда грудная клетка находится на высоких подушках. На вдохе нужно постараться, как можно больше раскрыть грудь, отводя плечи назад, а на выдохе их переводят вперед и сжимают грудную клетку. Каждое из упражнений выполняют по 5-7 раз в зависимости от самочувствия, но каждый день нужно сделать не менее 3-4 циклов активного дыхания.
Эти упражнения дополняют надуванием воздушных шариков или детских игрушек, пусканием пузырей через трубочку в стакан воды.

Упражнение «Надувание воздушного шарика»
Затем, уже в домашних условиях, начинают практиковать задержку дыхания вначале на вдохе, а потом на выдохе, постепенно увеличивая ее продолжительность. Используют и упражнения на попеременное дыхание одной, потом другой ноздрей. Полезны дыхательные методики полного йоговского дыхания, упражнения пранаямы (с контролем циклов вдоха-выдоха).
Лечебная физкультура

Для разработки мышц грудной клетки и улучшения кровообращения в легких выполняют:
- круговые движения плечами вперед и назад;
- подъем плеч к ушам с резким сбросом на выдохе;
- повороты туловища в положении стоя вправо и влево (на повороте выдох, при возвращении в исходное положение вдох);
- подъем рук за голову (согнуть в локтях) и резкое опускание с выдохом вниз;
- круговые движения туловищем.
Все движения делают в комфортном темпе и начинают с небольшого числа повторений (3-7 раз) с плавным повышением нагрузки.
Ингаляции

Для ингаляций обязательно использовать небулайзер, так как обычные паровые процедуры испаряют только крупные капли, не попадающие в легкие. В зависимости от степени тяжести и вида остаточных явлений после перенесенной пневмонии для процедур готовят растворы с:
- антисептиками (Хлорофиллипт, Мирамистин);
- разжижающими мокроту (АЦЦ, Сода-буфер);
- морской водой (Маример, Сиалор Аква);
- бронхорасширяющими (Вентолин, Беродуал);
- откашливающими (Лазолван, Амбробене).
Физиотерапия
При необходимости рассасывания очаговых уплотнений в легких после коронавируса могут быть использованы методы физиотерапии:
- массаж грудной клетки;
- УВЧ;
- синусоидально-модулированные токи;
- электрофорез с ферментами (Трипсин, Химотрипсин).
Медикаментозная терапия при фиброзе легких

Для повышения эластичности легочной ткани при фиброзе легких могут быть использованы препараты:
- гамма-интерферон (Ингарон),
- Лонгидаза,
- Пульмозим,
- Варгатеф.
Их назначает только врач и применение проводят под контролем состояния легких. В комплексе восстановительной терапии используют витамины В6 и Е.
Что говорят эксперты
Аведисова Алла, доктор медицинских наук‚ профессор‚ руководитель отделения новых средств и методов терапии Государственного научного центра социальной и судебной психиатрии им. В. П. Сербского.
«Люди‚ страдающие фобиями‚ связанными с мегаполисом‚ по-разному справляются со своими страхами. Одни просто избегают ситуации‚ например не ездят в метро или включают ночью свет. Другие заглушают боязнь спиртными напитками. Особенно часто к этому средству прибегают те‚ кто боится летать самолетами. Это яркий пример неадекватных путей решения проблемы.
Это — симптом‚ который требует тщательного анализа с оценкой причин его возникновения‚ а следовательно и возможных методов устранения. Одной из психотерапевтических методик лечения фобий является погружение в фобическую ситуацию. Однако самостоятельно пользоваться этой методикой я не рекомендую. Лечение фобий требует помощи психотерапевта или психиатра».
Ахапкин Роман, кандидат медицинских наук‚ старший научный сотрудник отделения новых средств и методов терапии Государственного научного центра социальной и судебной психиатрии им. В. П. Сербского.
«Грань‚ разделяющая нормальную и патологическую тревогу‚ весьма прозрачна. Поэтому за помощью к профессионалам обращаются‚ когда фобия уже мешает учебе‚ работе‚ семейной жизни‚ когда сформировано «избегающее» поведение или защитные «ритуалы» (определенные действия‚ призванные‚ по мнению пациента‚ оградить его от разрушительного влияния раздражителя).
Безусловно‚ справиться с фобией в начальной стадии развития гораздо проще‚ но и застарелые страхи поддаются лечению‚ хотя и не всегда быстрому. Требуется применение лекарств: транквилизаторов и антидепрессантов‚ психотерапевтических методик и постоянное наблюдение специалиста‚ что возможно только в медицинском учреждении».
Средства, улучшающие «текучесть» крови
Дигидрокверцетин (Капилар, Дигидрокверцетин)
Он снижает вязкость крови, уменьшает агрегацию (склеивание) эритроцитов и тромбоцитов, связывает свободные радикалы, улучшает доставку клеткам кислорода, снижает проницаемость и ломкость капилляров, тормозит воспаление стенок сосудов, улучшает микроциркуляцию.
Режим приема для переболевших на примере Капилара: по 2 таб. (10 мг) 3 раза в день во время еды 1 месяц.
Гинкго Билоба
Предпочтение – лекарственным препаратам, содержащим Гинкго (Танакан, Билобил и др.).
Гинкго Билоба препятствует агрегации эритроцитов и тормозит активацию тромбоцитов. Без активации невозможно их «склеивание» друг с другом. Значит, тромбы не образуются.
Улучшает доставку кислорода к нейронам, микроциркуляцию, мозговое кровообращение.
Танакан принимается по 1 таб. или 1 мл раствора 3 раза в день во время еды.
Препараты на основе Гинкго противопоказаны при эрозиях и язвах желудка и 12 п.к. в стадии обострения.
Билобил пьют по 1 капс. 3 раза в день, Билобил форте (двойная дозировка действующего вещества) – по 1 капс. 2 раза в день, Билобил Интенс (тройная дозировка действующего вещества) – по 1 капс. 1 раз в день.
Длительность курса после ковида – не меньше 1 месяца.
Если симптомы (головная боль, слабость, головокружение) будут сохраняться, то продлить до 2-3 месяцев.
Не стоит рекомендовать эти препараты, если человек уже принимает антиагрегант или антикоагулянт.
Вобэнзим или Флогэнзим
Вобэнзим содержит энзимы Бромелайн, Папаин, Трипсин, Химотрипсин и Рутозид.
Все вместе они оказывают противовоспалительное действие, улучшают «текучесть» крови, восстанавливают нарушенный иммунитет, уменьшают отек, укрепляют сосуды.
В состав входят также панкреатин, амилаза, липаза, но здесь они играют роль вспомогательных веществ, чтобы поддерживать активность протеолитических (т.е. расщепляющих белки) ферментов.
Наверняка вас интересует вопрос: чем Флогэнзим отличается от Вобэнзима?
Рассказываю.
В него входят Бромелайн, Трипсин и Рутозид, причем, в значительно больших дозировках.
Противовоспалительное действие Флогэнзима сильнее.
Кроме того, он предпочтителен при заболеваниях легких, т.к. уменьшает вязкость мокроты, усиливает работу ресничек, которые гонят ее наружу, улучшает кровоснабжение бронхов и легких.
И Вобэнзим, и Флогэнзим представляют ценность еще тем, что протеолитические ферменты, входящие в их состав, способствуют рассасыванию очагов фиброза, сформировавшихся после воспаления.
Для восстановления после коронавирусной инфекции Флогэнзим принимают по 2 таб
3 раза в день, Вобэнзим – по 3 таблетки 3 раза в день не менее, чем за 30 минут до еды, чтобы ферменты не переключили свое внимание на расщепление белков, поступивших с пищей, а наводили порядок в организме
Продолжительность курса: в среднем, 2-4 недели (по самочувствию). При подтвержденном фиброзе — дольше.
Омега-3
Полиненасыщенные жирные кислоты тоже улучшают «текучесть» крови.
Помимо этого, они восстанавливают поврежденные клеточные мембраны, оказывают противовоспалительное действие, улучшают эластичность сосудов, память, внимание, сон, снижают триглицериды, повышают иммунитет, способствуют выработке гормона радости серотонина. А с радостью у постковидников – большие проблемы
За лечебные эффекты отвечают, в основном, 2 полиненасыщенные жирные кислоты — Эйкозапентаеновая кислота (ЭПК) и Докозагексаеновая кислота (ДГК).
В идеале их суммарное суточное количество должно приближаться к 1000 мг, например, как в солгаровской Омега-3 950 мг.
Подведем итог
Если вас просят порекомендовать что-то для восстановления после коронавирусной инфекции, выясните, что конкретно беспокоит. Учитывая, что большинство жалоб связаны с образованием тромбов в мелких сосудах, базовое средство – то, которое улучшает «текучесть» крови. Другие средства рекомендуйте согласно симптомам.
Средства, улучшающие реологию крови, предлагайте только, если человек не принимает антикоагулянтов. Уточните это.
Если сохраняются симптомы со стороны органов дыхания, оптимально предложить энзим: Флогэнзим (предпочтительно) или Вобэнзим, т.к
они способны рассасывать участки фиброза, восстанавливать (а не стимулировать) работу иммунной системы, оказывать противовоспалительное действие.
Рекомендуя средство на основе Омега-3, обращайте внимание на количество двух ПНЖК: ЭПК и ДГК. В идеале оно должно приближаться к 1000 мг в сутки.
Будьте осторожны с рекомендацией адаптогенов, т.к
они могут усилить симптомы постковида.
Если вас просят порекомендовать средство, укрепляющее иммунитет после перенесенной болезни, безопаснее предложить пробиотик, поскольку 70% иммунных клеток находится в кишечнике, и поливитаминный комплекс, нежели иммуномодулятор. Особенность иммунного ответа при Ковид-19 – в его непредсказуемости. В ряде случаев он и так чрезмерно сильный, не надо его еще больше усиливать.
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
P.S. Информация для тех, кто не является сотрудником аптек:Средства, которые упоминаются в статье, имеют противопоказания! Приобретая их самостоятельно, всю ответственность за свое состояние здоровья вы берете на себя. Автор статьи не консультирует, не назначает лечение, не комментирует назначения вашего врача.






