Разделят ли младенца и маму, которая больна covid-19? медики ответили на вопросы, которые волнуют женщин
Содержание:
- Смогу ли я взять кого-нибудь с собой на обследование во время короновируса?
- Насколько высоки риски для новорожденных
- Посещение женских консультаций, стационаров и консультативно-диагностических отделений для беременных временно ограничено в Москве из-за коронавируса, сообщили в пресс-службе Департамента здравоохранения столицы.
- Как работает тест на коронавирус?
- Как проявляется COVID-19 у беременных?
- Пусть мама услышит, пусть мама придет!
- Что будет сразу после поступления в роддом
- Что брать в роддом? Нужна ли маска?
- Последствия разлуки с мамой – ближайшие и отдаленные
- Риски коронавируса для будущих матерей
- Как беременной уберечься от коронавируса
- Стоит ли прерывать или откладывать беременность из-за COVID-19?
- Что еще будет после родов
- Я беременна во время короновируса – что мне делать?
- Что я могу сделать, чтобы снизить риск заражения коронавирусом? 8 простых рекомендаций
- Изменения в правилах тестирования для родственников больных коронавирусом
Смогу ли я взять кого-нибудь с собой на обследование во время короновируса?
В некоторых больницах и родильных домах существуют ограничения для посетителей, которые могут означать, что партнеры по рождению или другие поддерживающие люди не могут посещать обычные дородовые консультации, включая сканирование, вместе с вами.
Пожалуйста, уточните в своем родильном отделении политику в отношении посетителей дородовых и послеродовых палат.
Если вы не можете взять кого-то с собой на сканирование, вы можете сохранить короткое 10–30-секундное видео с изображением ребенка в конце сканирования, чтобы показать партнеру, друзьям или семье.
В нынешней ситуации пандемии, когда женщины приходят одни, мы не рекомендуем никому видеосвязь во время сканирования. Хотя мы понимаем, что это может вас разочаровывать, виртуальное присутствие может отвлекать сонографиста и мешать ему эффективно выполнять свою работу.
Стоит ли брать подругу на партнерские роды? Аргументы «за» и «против»
Мы понимаем, что это может расстроить, если вас попросят прийти на сканирование одну, но эта мера была введена для защиты персонала родильного дома, других женщин и младенцев, а также вас и вашей семьи от риска заражения.
Сканирование является неотъемлемой частью ухода за беременными, и важно, чтобы вы продолжали посещать его для вашего благополучия и благополучия вашего ребенка
Насколько высоки риски для новорожденных
Пандемия коронавируса продолжается почти восемь месяцев, но у научного сообщества до сих пор нет строгого понимания, как действует вирус. В том числе и когда заболевает беременная женщина.
Анна Левадная
— Со временем мы узнаем больше, позиции меняются, но тем не менее мы не до конца понимаем, как протекает ковид у новорожденных, какие есть риски для самого ребенка, какой процент тяжелого течения. Да, большинство переносят легко, но рисковать врач не может, поэтому по нынешнему протоколу дети разделяются с мамами, — говорит Анна Левадная, заведующая отделением грудного вскармливания в центре акушерства и гинекологии Кулакова.
Консультанты ассоциации показывали Левадной письмо перед тем, как отправить в Минздрав, и она советовала не делать этого.
— Когда письмо поступило к нам в центр, то попало в мои руки. В общем, все это странно выглядит, потому что никто насильно ребенка у мамы, без ее согласия, не забирает. Но я, как человек, работающий в красной зоне, могу сказать, что ни одна мама не хотела подвергать риску своего ребенка и не требовала совместного пребывания с ребенком в красной зоне.
Чтобы изменить эту ситуацию, надо больше знать о том, как протекает болезнь у самих новорожденных.
Тогда будет и совместное пребывание, и прикладывание к груди в родзале, и все эти риски мама сможет взять на себя.
Врач-педиатр Детской клиники МЕДСИ Мария Евстигнеева называет решение Минздрава разделять мать и ребенка сугубо субъективным, так как нет клинических данных, которые бы подтверждали его эффективность.
Мария Евстигнеева
— Все нужно делать, исходя из состояния женщины. Если она себя хорошо чувствует и в состоянии ухаживать за ребенком, то она должна быть с ним и продолжать грудное вскармливание. Мы не берем тот факт, что ее мазок из носоглотки может быть ложноположительным. Хорошо, она болеет. У нее сейчас выделяется огромное количество биологически активных веществ, которые помогают бороться с инфекцией. Природа предусмотрела такой факт, что когда женщина лактирует, все эти вещества находятся в молоке, дабы защитить ребенка тоже, потому что он с мамой и, значит, вокруг него эта инфекция тоже есть. Мы лишили его грудного вскармливания и убрали у него этот фактор защиты, потому что мы не знаем, можно ему это молоко или нет, — говорит Евстигнеева.
Кроме того, что разлучение сказывается на иммунитете ребенка и его питании, оно еще и психологически влияет на женщину, так как на раннем этапе материнства она очень уязвима, считает врач.
Насколько опасен для новорожденных коронавирус и контакт с мамой, у которой он есть или подозревается, Мария Евстигнеева также сказать не может:
— Я владею только китайской статистикой, больше этим, кажется, пока никто не занимался. В целом они регистрировали только врожденную пневмонию в той же частоте случаев, в какой она бывает всегда у любой женщины с катаральными проявлениями. У нас же матери рожают в период простуды и гриппа. С какой долей вероятности у этих женщин рождаются дети с врожденной пневмонией, с такой — и в случае с коронавирусом.
Посещение женских консультаций, стационаров и консультативно-диагностических отделений для беременных временно ограничено в Москве из-за коронавируса, сообщили в пресс-службе Департамента здравоохранения столицы.
«В столице изменился порядок оказания медицинской помощи беременным. Посещение женских консультаций, дневных стационаров и консультативно-диагностических отделений для них временно ограничивается. Такие меры приняты в связи со сложившейся эпидемиологической обстановкой. Будущие мамы должны соблюдать особый режим самоизоляции, чтобы уберечь себя и ребенка от заражения инфекцией COVID-19», – говорится в сообщении, передает АГН «Москва».
Посещать специалистов следует только для постановки на учет по беременности, проведения скрининговых ультразвуковых исследований в кабинетах пренатальной диагностики, введения антирезусного иммуноглобулина с целью профилактики резус-сенсибилизации во время беременности и при появлении жалоб.
«Плановые посещения придется отложить до особого распоряжения. Передать анализы мочи могут родственники или знакомые пациентки. Результаты анализов она может обсудить со своим лечащим врачом дистанционно, по телефону. Также по телефону, без посещения женской консультации, можно оформить больничный лист или декретный отпуск», – пояснили в пресс-службе.
Обычно будущим мамам врачи советуют с 22-й недели проводить ежедневный самоконтроль шевелений плода с помощью простого теста «считай до 10». Женщина считает, за какое время произойдет 10 шевелений. Если по прошествии 12 часов десяти шевелений не получено, следует обратиться к врачу.
Также необходимо следить за динамикой массы тела, размерами окружности живота, вести дневник артериального давления и водного баланса.
В пресс-службе уточнили, что в период неблагоприятной эпидемиологической обстановки женщинам следует ежедневно предоставлять участковому врачу женской консультации дневник артериального давления и водного баланса.
«В случае появления тянущих или схваткообразных болей внизу живота, изменения характера шевелений плода, повышения артериального давления до 140/90 мм ртутного столба и более, появлении кровянистых или жидких выделений из половых путей, нужно вызвать скорую помощь по телефону 103. Также необходимо незамедлительно обратиться за медицинской помощью при ухудшении самочувствия и появлении первых признаков ОРВИ», – подчеркнули в Департаменте.
Пациентке окажут всю необходимую медицинскую помощь в полном объеме и при необходимости оперативно госпитализируют в круглосуточный стационар (родильный дом).
В столичных роддомах принимаются все меры по предотвращению возможности заражения инфекционными заболеваниями, в том числе COVID-19.
Будущие мамы из группы высокого риска по коронавирусной инфекции получают аналогичное лечение, но в специализированных стационарах, где созданы все условия для предупреждения передачи и распространения инфекции.
«Родильные дома города открыты, вся помощь по родовспоможению оказывается в полном объеме. Ограничения касаются только партнерских родов и посещений родственников. Если женщина чувствует приближение родов, необходимо вызвать скорую помощь. Если же предстоит плановое кесарево сечение, доктор женской консультации определит дату направления на госпитализацию в роддом за сутки до предполагаемой даты операции для проведения полного клинико-лабораторного обследования. Вопросы оказания помощи беременным можно уточнить по единому справочному телефону 8 (499) 251-83-00», – заключили в Департаменте.
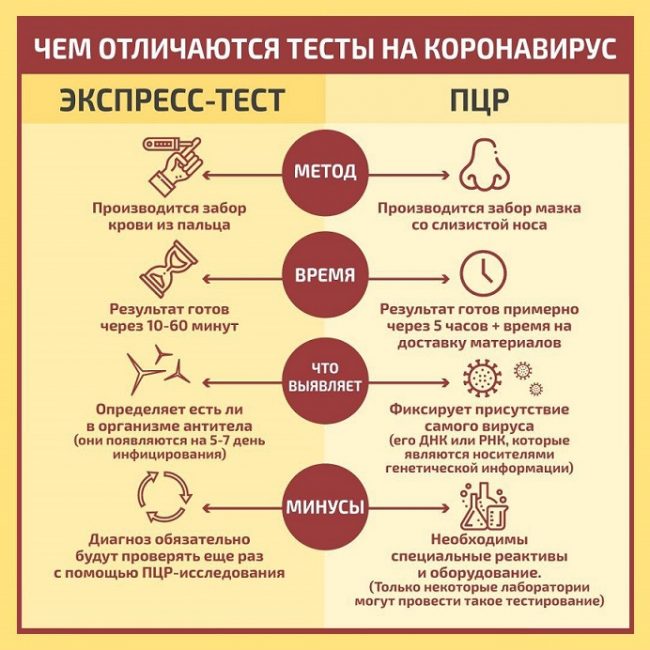
Как работает тест на коронавирус?
Беременные женщины проходят обследование так же, как и все остальные. В настоящее время для проверки берут мазки изо рта и носа. Вас также могут попросить откашлять мокроту, которая представляет собой смесь слюны и слизи.
В настоящее время для получения результатов наиболее эффективных тестов требуется 24–48 часов. Это означает, что если вы ожидаете результатов теста в больнице, вас могут рассматривать как потенциально заразного до тех пор, пока результат не будет получен.
Если у вас есть симптомы коронавируса, но недавно был получен отрицательный результат теста, ваша бригада по уходу за вами все же может проявлять осторожность при уходе за вами. Иногда вирус не отображается в результатах тестирования, если вы прошли тестирование вскоре после заражения
Через несколько дней вам могут предложить еще один тест
Иногда вирус не отображается в результатах тестирования, если вы прошли тестирование вскоре после заражения. Через несколько дней вам могут предложить еще один тест.
Чего не нужно делать мужу на партнерских родах: ТОП-8 самых раздражающих ошибок
Как проявляется COVID-19 у беременных?
Пусть мама услышит, пусть мама придет!
Алла родила сына 18 июня 2020 года в Новосибирске. Роды прошли нормально, потом сын начал покашливать, врачи успокоили: это аллергия новорожденного на присыпку или пеленки.
В день выписки родственники не смогли встретить Аллу из роддома, и она попросилась остаться еще на сутки. Очень хотелось красивую выписку – с цветами, шариками и фотографом. Но, как хотелось, не получилось.
Вечером у Аллы поднялась температура. Прямо в роддоме ей сделали КТ, показавшее воспаление легких. У женщины взяли тест и повезли ее в инфекционную больницу – сначала в «желтую» зону, где лежат те, чей диагноз под вопросом, а когда тест оказался положительным, в «красную». В первые три-четыре дня у Аллы держалась температура сорок.
Через несколько дней сына Аллы перевезли в детскую больницу. На вопрос: «Почему мой ребенок лежит в больнице, если он не болен?», – в справочной ей ответили: «Так положено. Выпишетесь – и заберете сына».
К десятому дню выяснилось, что у ребенка тоже COVID-19. КТ показало пневмонию. Через две недели Алла выписалась и легла в больницу к сыну.
Где-то с час я проплакала. Испугалась, что он таким и останется. Немного молока у меня сохранилось, но грудь сын не взял. Он не видел меня больше двух недель и отвык!
Но уже через дня три после того, как мы оказались вместе, взгляд стал совсем другой, будто сын узнал меня, и тогда я догадалась, что ребенка все это время, скорее всего, не брали на руки, с ним не разговаривали – медсестрам было просто некогда».
Радовало, что, оказавшись, с мамой, малыш начал усиленно есть. «Отобрать у него бутылочку было невозможно. Я поняла, что ребенок не наедается, и попросила у медсестер добавки детской смеси. В ответ услышала: «Смесь по норме высчитывает врач. Если завтра он пересчитает вам норму, мы добавим».
Алла с сыном пролежали в больнице еще около двух недель. При выписке месячный малыш весил ровно столько, сколько он весил при родах (!). Дома он еще некоторое время продолжал вздрагивать и плакать, когда мама поправляла на нем одеяло.
Сейчас четырехмесячный парень догнал сверстников, рядом родители, дедушки и бабушки, у него все хорошо.
Что будет сразу после поступления в роддом
Родильный дом — для многих это полное загадок леченое учреждение, ведь еще с советских времен беременных и рожениц принято с момента поступления и до выписки не выпускать даже к родственникам, а общаться «через оконное стекло». Для того, чтобы чувствовать себя спокойно и быть готовой ко всем манипуляциям полезно знать, какие процедуры в роддоме проводятся на разных этапах.
Беременные поступают в родильный дом по двум причинам:
- по направлению врача женской консультации;
- самостоятельно или на машине скорой помощи с какими-то жалобами.
То, что будет происходить дальше, зависит от состояния беременной и оснований для ее госпитализации.
Рекомендуем прочитать о разрывах после родов. Из статьи вы узнаете о причинах разрывов во время родов, как зашивают внутренние и внешние разрывы, особенностях восстановительного периода.
А здесь подробнее о восстановлении после родов.
Если беременная «в родах»
Это означает, что женщина прибыла либо со схватками, либо с отошедшими околоплодными водами и ей в ближайшие часы предстоит рожать. В этом случае последовательность процедуры, которые будут выполнены при поступлении в роддом, следующие:
- беседа с акушеркой, а затем с дежурным врачом, который заполняет документацию — карту родов;
- осмотр врачом, выслушивание сердцебиения плода;
- измерение окружности живота и высоты стояния дна матки;
- определение веса беременной;
- измерение артериального давления.
Далее врач определяет тактику ведения беременной. Если подтверждается, что она в родах и ей необходима госпитализация в родильное отделение, то последовательность действий следующая:
- Беременная переодевается в одежду (халата, тапочки, белье) роддома или свое — зависит от учреждения.
- Проводится очистительная клизма. В случае, если беременная поступает в потужном периоде, клизма не выполняется, и она сразу же переводится в родильный зал.
- При необходимости проводится обработка области гениталий (выбривание), далее следует принять душ.
- Беременная направляется в отделение — физиологическое или обсервационное, исходя из клинической ситуации.
Мнение эксперта
Дарья Широчина (акушер-гинеколог)
При обнаружении кровотечения или других состояний, угрожающих жизни и требующих немедленного родоразрешения беременная может быть направлена в операционную прямо из приемного покоя только с минимальной обработкой или вовсе без нее.
Если предвестники родов или другие проблемы
В этом случае беременная направляется в отделение патологии либо домой (например, если отказывается от госпитализации или состояние ее не требует стационарной помощи). Процедуры, которые проводятся в этом случае следующие:
- Беседа с акушеркой и врачом, оформление необходимой документации.
- Осмотр на гинекологическом кресле.
- Измерение веса, АД, параметров беременной.
- Если беременная не госпитализируется, ей выдается на руки консультативное заключение о ее состоянии с дальнейшими рекомендациями.
- При необходимости женщина направляется в отделение патологии или палату родзала для наблюдения.
Что брать в роддом? Нужна ли маска?
Последствия разлуки с мамой – ближайшие и отдаленные
Лилия Казакова. Фото: Евгений Глобенко
Комментирует Лилия Казакова:
– Чем как минимум двухнедельная разлука с мамой в таком раннем возрасте грозит ребенку?
– Разлука сразу после родов чаще всего грозит потерей грудного вскармливания, нарушением психоэмоционального контакта. Мама будет страдать без малыша, эмоциональное развитие малыша будет нарушено, ведь он будет совсем один много дней. За ним будет осуществляться уход и, при необходимости, лечение руками медперсонала и больше ничего. Окружающая больничная микробная среда может повлиять на ребенка не лучшим образом.
Нередко последствием разлучения мамы и малыша оказывается потеря грудного вскармливания даже в тех случаях, когда женщина сохранила лактацию, регулярно, хотя бы 6–8 раз в сутки, сцеживая молоко во время разлуки.
Малыш, привыкнув к бутылочке, может потом грудь не взять. На ощупь твердая пластиковая бутылочка не похожа на теплую мягкую грудь, кроме того, механика движений, которыми молоко извлекается из соски, иная, нежели при грудном вскармливании. Привыкнув к одному, ребенок нередко не может перестроиться на другое.
При искусственном вскармливании отсутствии контакта «кожа к коже» микробиом ребенка будет формироваться по-другому. Для нормального начала жизни ребенку нужно сначала молозиво, потом – материнское молоко. Ребенок с неправильно сформированным микробиомом рискует в дальнейшем быть более подверженным инфекциям (ОРВИ и, кстати, и тому же COVID–19).
– Каковы могут быть последствия для нервной системы малыша? Почему ребенок, воссоединившись с мамой в больнице, демонстрировал отсутствующий взгляд?
– Все это – признаки сенсорной депривации. Когда ребенок лежит в больнице, там нет любящего взрослого, который бы о нем заботился. Ребенок не видит около себя постоянного, знакомого ему человека (а он различает маму по ощущениям и запаху с рождения, а к возрасту двух недель уже постепенно учится различать лица), никто не реагирует на его потребности вовремя. И ребенок «замораживается», перестает подавать сигналы вовне.
Последствия этого могут быть самые разные, но, если вскоре мама появляется рядом и начинает разговаривать с ребенком, много держать его на руках, реагировать на его проявления, «замороженность» малыша проходит. Разумеется, вместо мамы могут быть и другие родственники, как мы говорили выше, главное – чтобы люди были постоянные и любящие.
Здесь можно посмотреть подробный разбор ситуации разделения мамы с ребенком с точки зрения юриста.
А как в других странах?
Порядок содержания детей, рожденных от матерей с подозреваемым или подтвержденным диагнозом COVID-19 в мире различается.
Например, Центры по контролю и профилактике заболеваний США (Федеральное агентство министерства здравоохранения США) рекомендуют оставлять вопрос о месте размещения младенца, рожденного от такой матери, на усмотрение клиники.
При этом рекомендуется учитывать, что
1) младенец, рожденный от зараженной матери, здоров, но возможно его дальнейшее заражение воздушно-капельным путем в процессе общения с матерью;
2) грудное вскармливание, несомненно, полезнее искусственного;
3) дальнейшее содержание младенца, контактировавшего с заболевшей матерью, вместе с другими детьми (в том числе в палатах интенсивной терапии) может привести к их заражению.
В случае, если ребенок остался в палате матери, в качестве меры профилактики предписано ношение ею маски, а также соблюдение расстояния в 6 футов и более вне кормлений.
В Великобритании Королевский колледж акушеров и гинекологов предлагает матерям жить в одной комнате со своими младенцами и кормить грудью, если они хотят, но с соответствующими мерами предосторожности.
«UAB Medicine» – один из крупнейших роддомов Алабамы – в своем внутреннем протоколе рекомендует однозначно разлучать с младенцем мать, имеющую активные симптомы COVID-19, в частности, жар и кашель. При этом такой роженице следует заранее сообщить, что с ребенком после родов они будут разлучены
Иллюстрации Ольги Сутемьевой
Риски коронавируса для будущих матерей
С чем именно связан повышенный риск неблагоприятного прогноза COVID-19 у беременных — неизвестно. Ученые рассматривают несколько гипотез.
Тяжелое течение коронавирусной инфекции провоцируется, главным образом, чрезмерным усилением воспалительного ответа на вторжение вируса. В норме воспаление призвано облегчить иммунным механизмам задачу по уничтожению патогенов, но гипервоспаление уже не выполняет этой функции и повреждает собственные органы и системы. И первая гипотеза предполагает, что повышенные риски COVID-19 для беременных связаны с их измененным иммунным ответом.
Организм беременной должен одновременно решить две взаимоисключающие задачи. С одной стороны, защитить плод от патогенов — и для этого нужно усилить защитные механизмы. С другой — не дать иммунной системе уничтожить его, ведь генотип ребенка и особые метки на его клетках отличаются от материнских, и в норме иммунитет набрасывается на такие клетки и убивает.
Сложный баланс усиления и ослабления иммунных реакций меняется по мере протекания беременности, и, возможно, с этим связаны как разные риски для женщин в первом и третьем триместрах, так и большой процент бессимптомных носительниц (впрочем, возможно, их доля не сильно отличается от средней по популяции, просто мы чаще выявляем таких женщин, если они ожидают ребенка).
Канадка родила дочь, находясь в коме из-за COVID-19. Девочка появилась на свет здоровой
Еще один вероятный механизм, делающий ковид опасным для беременных, работает через повышение свертываемости крови и тромбообразование. Микротромбы в самых разных органах — один из главных поражающих элементов коронавирусной инфекции. Они формируются как следствие все того же гипервоспаления. Предполагается, что это одна из причин, по которой люди с сердечно-сосудистыми заболеваниями, у которых часто уже присутствуют тромбы, больше остальных рискуют свалиться в тяжелую фазу COVID-19.
У женщин, ожидающих ребенка, свертываемость крови также возрастает — это часть нормального физиологического процесса беременности. Почему так происходит — неизвестно, но, возможно, это изменение призвано уменьшить риск опасных кровотечений во время и после родов. Однако у «густой» крови есть очевидные побочные эффекты — у беременных в несколько раз повышен риск тромбозов и, в частности, тромбоза глубоких вен.
Этот риск сохраняется и после родов — более того, он максимален в первые две недели после того, как ребенок появился на свет — и снижается до среднепопуляционного примерно через восемь недель.
Сочетание двух факторов риска — беременности и ковида — увеличивает риск неприятных последствий.
Еще один возможный фактор риска — ожирение. Оно само по себе увеличивает вероятность тяжелого течения коронавирусной инфекции, и если ожидание ребенка также «работает» в эту сторону, то беременные рискуют больше других женщин с лишним весом. Несмотря на убеждение, что в России ожирение не является проблемой, среди беременных эта патология встречается с частотой 15–38%. Что вполне сопоставимо с американскими цифрами: в большой работе CDC, о которой мы говорили выше, доля беременных с ожирением составила 35%.
Другое расстройство, которое может повышать риски плохого прогноза при заражении коронавирусом, — гестационный диабет. Этим термином называют временное повышение уровня сахара в крови у некоторых женщин во время вынашивания ребенка. После родов содержание глюкозы в крови снижается до нормальных значений — хотя сам факт гестационного диабета существенно повышает риски «обыкновенного» диабета позже. Диабет любой этиологии увеличивает риски того, что COVID-19 перейдет в тяжелую фазу, так что беременные с этой патологией оказываются в группе риска.
Важно отметить, что все имеющиеся сведения описывают только часть инфицированных беременных. В большинстве стран из-за нехватки тест-систем на коронавирус проверяют, главным образом, людей, у которых есть симптомы, поэтому очевидно, что часть беременных с COVID-19 остались невыявленными — так как они не обращались в больницу
Узнать, какие последствия заражение имело для них и эмбриона, можно будет позже, когда (и если) будут проводиться исследования с обязательным скринингом на антитела к SARS-CoV-2.
Как беременной уберечься от коронавируса
Одну волну коронавируса мы пережили. Сейчас многие опасаются того, что будет вторая волна коронавируса со всеми вытекающими последствиями
Врачи советуют не впадать в крайности, не паниковать, но и не забывать о мерах предосторожности. В этом случае опасность заражения сведется к минимуму
Что делать, чтобы уберечься от коронавируса:
- чаще мыть руки;
- гулять на свежем воздухе не меньше часа в день, избегая людных мест;
- стараться не пользоваться общественным транспортом;
- держать при себе санитайзер, руки обрабатывать после посещений общественных мест, после контакта с любыми поверхностями, всегда обрабатывать руки перед едой;
- не трогать рот, нос, глаза, не касаться лица, чтобы вирус не попал на слизистые;
- держаться подальше от чихающих и кашляющих, стараться держать социальную дистанцию;
- высыпаться, следить за режимом дня;
- в общественных местах одевать маску;
- соблюдать рекомендации лечащего врача, вовремя принимать препараты, витамины;
- не паниковать, ограждать себя от сплетен и плохих новостей, поддерживать положительный настрой.
Стоит ли прерывать или откладывать беременность из-за COVID-19?
Сегодня многие напуганы новостями о количестве заболевших коронавирусом в стране и мире. На форумах можно встретить мнения о том, что с планированием ребенка стоит повременить.
Светлана Жуковская убеждена, что не стоит прерывать беременность женщинам просто из-за факта инфицирования COVID-19. Cегодня нет информации о том, чтобы вирус вызывал аномалии в развитии плода. Прерывание может быть рекомендовано, только если женщина находится в тяжелом или критическом состоянии (либо сохранение беременности представляет опасность для ее здоровья или жизни).
А вот переносы эмбрионов в циклах ЭКО стоит отложить до улучшения эпидемиологической обстановки, считает медик. То же самое касается плановых хирургических вмешательств по поводу бесплодия, в частности, лапароскопии и гистероскопии.
Что еще будет после родов
Как только врачи уверены в стабильности состояния женщины, она переводится в послеродовое отделение. После естественных родов женщины пребывают здесь 3-5 дней, после выполнения кесарева сечения — до 10 суток. При необходимости срок может быть продлен. То, какие процедуры будут выполняться женщине после этого, зависит от того, как протекали ее роды.
Обычно проводится следующее:
- обработка швов два раза в сутки — промежности (при естественных родах), послеоперационного рубца (после кесарева сечения);
- выдача таблеток — при сопутствующих заболеваниях;
- установка внутривенных инфузий — после гестоза, кесарева сечения, после обильной кровопотери или наличии других осложнений.

При необходимости с женщинами проводят беседы о грудном вскармливании, обучают тому, как правильно прикладывать ребенка.
При осложненном течении родов женщина может направляться на дополнительные обследования или процедуры (например, физиолечение), которые делают непосредственно в роддоме.
Я беременна во время короновируса – что мне делать?
В качестве меры предосторожности вы должны следовать советам правительства о социальном дистанцировании, держаться подальше от общественных мест и избегать всех, у кого есть возможные симптомы коронавируса. Беременным женщинам по-прежнему считается необходимым выходить на улицу по самым важным вопросам, например, покупать продукты, заниматься спортом и посещать дородовые консультации
Беременным женщинам по-прежнему считается необходимым выходить на улицу по самым важным вопросам, например, покупать продукты, заниматься спортом и посещать дородовые консультации.
Все беременные женщины должны следовать советам общественного здравоохранения, а именно:
- следуйте правилам социального дистанцирования
- оставайтесь дома, если у кого-то в вашей семье есть симптомы коронавируса
- оставайтесь подвижной и пейте достаточно жидкости — это может снизить риск образования тромбов во время беременности
- оставайтесь активными, регулярно занимаясь спортом, соблюдайте здоровую сбалансированную диету и принимайте добавки с фолиевой кислотой и витамином D.
Защитные меры для тех, кто подвержен высокому риску тяжелого заболевания
24 марта были объявлены дополнительные меры защиты для людей, которые по медицинским показаниям относятся к группе очень высокого риска тяжелого заболевания коронавирусом, включая беременных женщин с серьезными сердечными заболеваниями (врожденными или приобретенными).
Если вы беременны и страдаете серьезным сердечным заболеванием, вам следует продолжать соблюдать меры предосторожности и обращаться к акушерке или акушеру с любыми вопросами, которые могут у вас возникнуть. 5 простых, но важных хитростей, которые помогут будущей маме подготовиться к партнерским родам
5 простых, но важных хитростей, которые помогут будущей маме подготовиться к партнерским родам
Что я могу сделать, чтобы снизить риск заражения коронавирусом? 8 простых рекомендаций
Самое важное, что нужно сделать, — это следовать указаниям правительства. Для беременных женщин и остальных членов их семей это включает:
- регулярно мойте руки
- используйте салфетку, когда вы или кто-либо в вашей семье кашляет или чихает, выбросьте ее и вымойте руки
- избегайте контакта с кем-либо, у кого проявляются симптомы коронавируса (эти симптомы включают высокую температуру и / или новый и постоянный кашель)
- по возможности избегайте несущественного использования общественного транспорта
- по возможности работать из дома
- избегать больших и малых собраний в общественных местах, отмечая, что пабы, рестораны, развлекательные центры и аналогичные места в настоящее время закрыты, поскольку инфекции легко распространяются в закрытых помещениях, где люди собираются вместе
- избегайте собраний с друзьями и семьей — оставайтесь на связи с помощью удаленных технологий, таких как телефон, Интернет и социальные сети
- используйте телефонные или онлайн-услуги, чтобы связаться с вашим терапевтом или другими важными службами.
Изменения в правилах тестирования для родственников больных коронавирусом
В настоящее время люди, которые переносят коронавирус в легкой форме, не отмечающие у себя тревожных симптомов пневмонии, проходят лечение дома. Им запрещено выходить на улицу, так как это потенциальная опасность для окружающих. В зоне риска находятся и люди, проживающие с больным в одной квартире. Весной 2020 года московские власти приняли решение тестировать всех, кто находится в близком контакте с зараженными. Тест родственники сдавали один раз. Как правило, анализ брали в начале карантина.
Какие индивидуальные средства защиты от коронавируса вы используете?
Ношу маску в общественных местах 65.66%
Использую антисептик 3.33%
Маска + перчатки + антисептик 23.82%
Никакие 7.19%
Проголосовало: 4420
27 ноября в интервью РИА Новости заместитель мэра столицы по вопросам социального развития Анастасия Ракова заявила об изменениях в системе тестирования. Теперь всех проживающих с больным в одной квартире или доме будут тестировать дважды: в начале и в конце карантина. Ракова пояснила, что близкие зараженного находятся в группе очень высокого риска. При этом заболеть они могут в любой момент.
То, что раньше анализ брали только в начале карантина, не совсем правильно. Новые правила помогут снизить скорость распространения инфекции. И власти готовы выделять на двойное тестирование дополнительные деньги. Второй анализ должны брать, когда у зараженного закончится карантин. Лучше делать тест уже на следующий день после снятия ограничений.

Новые правила вступят в силу уже с 30 декабря 2020 года. Действовать они будут до тех пор, пока эпидемиологическая обстановка будет оставаться напряженной. Ракова пояснила, что предписание обязаны соблюдать все медицинские учреждения. Если по каким-то причинам врач отказывается брать анализ дважды с определенным интервалом, нужно сообщать об этом в Роспотребнадзор.
Всем проживающим в одной квартире с зараженным делают анализ методом ПЦР. Только этот метод позволяет определить, болеет ли человек в данный момент. Сдача крови на антитела к COVID-19 в данном случае не подходит.






