Коронавирусная пневмония: 7 главных вопросов
Содержание:
- Похожие и рекомендуемые вопросы
- Важность своевременного обследования
- Как осуществляется лечение
- Основные факторы возникновения
- Симптомы полисегментарной пневмонии
- Особенности очаговой пневмонии
- Причины полисегментарной пневмонии у взрослых
- Двусторонняя форма воспаления легких
- Идиопатическая интерстициальная пневмония: лечение, признаки на рентгене и симптомы
- Причины болезни
- Особенности при разной локализации
- Симптомы патологии у взрослых и детей
- Коротко о строении легких
- Пройдите бесплатный онлайн-тест на пневмонию
- Как обследуют контакты первого уровня
- Лечение
- Особенности локализации патологии
- Каковы причины появления нескольких очагов
- Категории
- Диагностика пневмонии
- Описание процедуры КТ
- Лечение
- 1 ответ
- Этиология и эпидемиология
- Рентген, КТ или УЗИ?
Похожие и рекомендуемые вопросы
Важность своевременного обследования
Как осуществляется лечение
Лечение воспаления легких (левостороннего, правостороннего, двустороннего) базируется на применении антибактериальных средств. При этом следует понимать, что этиология возбудителей разная у взрослых и детей, поэтому для терапии болезни у этих категорий используются различные виды антибиотиков.
Идеально, если врачам удастся в течение короткого промежутка времени высеять культуры бактерий, ставших причиной заболевания на специальной среде и определить их чувствительность к антибактериальным препаратам, но чаще всего на это необходимо около 2 недель. В течение данного промежутка времени пациенту назначаются антибиотики широкого спектра действия. В остальном тактика лечения направлена на устранение осложнений и сопутствующих заболеваний.
Хотелось бы отметить, что правосторонняя, левосторонняя или двусторонняя пневмония – заболевание, с которым не шутят. Оно быстро приводит к дыхательной недостаточности и гибели человека без адекватного лечения.
Основные факторы возникновения
Симптомы полисегментарной пневмонии
Все проявления полисегментарной пневмонии можно разделить на две большие группы:
- симптомы со стороны легких;
- общие симптомы.
Общие проявления обусловлены развитием в организме интоксикации. Легочные симптомы возникают вследствие воспалительного процесса в тканях легких. Чем больше сегментов вовлечено в полисегментарную пневмонию, тем более выраженная клиническая картина болезни.
Таблица 1. Степени тяжести пневмонии
Общие симптомы пневмонии
Воспаление легких начинается с продромальных явлений, которые проявляются слабостью, сонливостью, повышенной утомляемостью, болями в мышцах и другими подобными симптомами. На этом фоне поднимается температура, появляется озноб и усиливается ночная потливость.
Некоторые пациенты жалуются на снижение или отсутствие аппетита, тошноту, диспепсические расстройства. У других может возникать бессонница и повышенная тревожность.
Все эти симптомы в той или иной степени наблюдаются на протяжении всей болезни и полностью исчезают только после ее излечения.
Симптомы со стороны легких
Все легочные проявления обусловлены воспалительным процессом в легких. Из-за скопления в них жидкости возникает кашель. В первое время он носит сухой характер, затем становится влажным. Кашлевые приступы интенсивные, сопровождаются отхождением слизистой или слизисто-гнойной мокроты.
Если в процесс вовлекается плевра, при кашле и даже в покое отмечается сильная болезненность грудной клетки, что приводит к поверхностному дыханию у больных и нередко вынужденному положению тела (на пораженной стороне, чтобы ограничить ее движения и уменьшить боль).
Основные симптомы при пневмонии
Из-за нарастающей дыхательной недостаточности появляется одышка, а кожные покровы бледнеют и приобретают синий оттенок.
Объективно врач отмечает усиление частоты дыхания и шумы в легких при аускультации. Иногда при глубоком вдохе и выдохе шумы слышны и без стетоскопа. Это плохой прогностический признак.
Особенности очаговой пневмонии
Очаговое полисегментарное воспаление легких характеризуется поражением отдельных долек легкого или нескольких его сегментов.
Характерными особенностями для патологии являются:
- Воспаление протекает достаточно медленно, в связи с тем, что поражены небольшие участки;
- Чрезмерно возрастает проницаемость стенок кровеносных сосудов;
- Кашель у больного с отходящей мокротой сероватого или желтого цвета, могут наблюдаться примеси гнойных отделений;
- Переход из одной степени тяжести в другую происходит плавно, незаметно для пациента;
- Температура тела может держаться в пределах субфебрильных значений;
- Признаки интоксикации организма проявляются в слабой степени.
При диагностировании этого заболевания, чаще курсовое лечение проводится вне стационарных условий, но при условии строгого соблюдения всех рекомендаций лечащего врача.
Иначе, несмотря на всю плавность перехода стадий, можно приобрести хроническую форму патологии, довести пострадавшего до летального исхода.
Причины полисегментарной пневмонии у взрослых
Ни одна патология не появляется у человека безосновательно, ей всегда предшествуют какие-то причины.
Для развития этого заболевания наиболее характерны:
- Вирусные поражения;
- Бактериальные инфекции (стафилококк, микоплазмоз; пневмококк, хламидиоз);
- Паразитарные и грибковые заболевания.
Самую главную роль в предотвращении любого заболевания в организме играет иммунная система. В случае снижения ее активности может развиться любая болезнь.
Люди, ВИЧ-инфицированные и имеющие диагноз СПИД, относятся к категории граждан, составляющих первую группу опасности для разных заболеваний – пневмонии.
Если ВИЧ-инфицированный заболел воспалением легких с одновременным поражением сразу нескольких сегментов, основное заболевание может быстро перейти в стадию СПИДа, если не будет оказана вовремя медицинская помощь.
Двусторонняя форма воспаления легких
Двухсторонняя полисегментарная пневмония – серьезное заболевание, воспалительный процесс развивается стремительно, захватывая новые органы. При появлении ее, если пациенту вовремя не оказана медицинская помощь, может наступить летальный исход.
Когда возбудителем является стрептококк или пневмококк. Инфекция поражает альвеолярные ацинусы с большой скоростью.
При расположенности очагов воспаления как с одной, так и с другой стороны резко возрастает концентрация токсинов в организме. А это, влияет на вязкость крови и приводит к нарушению процесса кровообращения в головном мозге.
Нельзя заниматься самолечением, необходимо сразу обратиться в лечебное учреждение.
Лечение заключается в основном в приеме антибиотиков. Но поскольку сфера микроорганизмов разнообразна, то в первые дни назначаются лекарственные препараты широкого действия.
Когда специалисты определят тип бактерий, спровоцировавших появление заболевания и их чувствительность к препаратам антибактериального действия, лечение подлежит коррекции (может быть изменен антибиотик, прописаны медикаменты для устранения сопутствующих состояний). Назначаются препараты для снижения интоксикации и отхождения мокроты.
В период обратного развития пневмонии к курсовому лечению медицинскими препаратами будут добавлены физиопроцедуры, к которым относятся:
- Индуктометрия;
- УФО;
- УВЧ;
- Электрофорез.
Для улучшения дренажности бронхиального дерева, показаны массаж грудной клетки, вибромассаж и дыхательная гимнастика.
Все эти процедуры помогают более быстрому выздоровлению и проводятся только под строгим контролем специалиста. В случаях наблюдения ухудшения состояния пациента они должны быть сразу отменены.
Идиопатическая интерстициальная пневмония: лечение, признаки на рентгене и симптомы
Интерстициальная пневмония – это воспаление легочных тканей, поражающее преимущественно альвеолярные стенки, эндотелий, капилляры и фиброзные ткани паренхимы легких.
Этим термином обозначают целую группу воспалительных процессов межуточной ткани легких неустановленного происхождения. Диагностируется у пациентов разного возраста и пола: может заболеть как взрослый, так и ребенок. Часто исходом заболевания становится пневмофиброз.
Наиболее характерные проявления патологии – прогрессирующая одышка и ухудшение дыхательной функции.
Причины заболевания
Механизмы происхождения этого заболевания исследователями точно не установлены, поэтому оно носит название идиопатической интерстициальной пневмонии. Есть мнение, что болезнь может начинаться по причине расстройства иммунологической саморегуляции, а толчком к его развитию становится появление антигена, на который иммунная система реагирует активной выработкой антител.
Провоцирующими факторами развития этой тяжелой патологии могут выступать:
- возбудители инфекций – цитомегаловирусы, герпесвирусы, вирусы, провоцирующие респираторные инфекции, некоторые виды бактерий (микоплазмы, хламидии, легионеллы, паразитирующие микроорганизмы: риккетсии, пневмоцисты);
- вдыхание некоторых разновидностей пылевых частиц;
- длительное курение (болезнь может развиваться также у тех, кто избавился от этой вредной привычки);Цитомегаловирусы
- иммунодефицитные состояния, например, заболевание ВИЧ и СПИДом, особенно в раннем детском возрасте;
- наличие некоторых аутоиммунных патологий, например, болезни Шегрена (поражаются соединительные ткани с вовлечением в патологический процесс желез внешней секреции);
- некоторые ревматические болезни, протекающие с поражением соединительной ткани;
- медикаментозное лечение некоторыми препаратами (антиаритмическими и противоревматическими).
Симптоматика
Все формы заболевания сопровождаются рядом общих симптомов. Среди них:
Сухой кашель
- кашель (сухой, малопродуктивный);
- одышка (на начальных этапах развития патологии возникает при физической нагрузке, при прогрессировании – проявляется даже в спокойном состоянии);
- затруднение дыхания, невозможность полноценно вдохнуть, ощущение нехватки воздуха;
- боли в области поражения, иногда очень интенсивные, имеющие тенденцию к усилению при попытке вдохнуть полной грудью;
- проявления обструкции бронхов (чаще всего сопровождают десквамативную форму заболевания);
- лихорадочные явления (характерны для криптогенной, неспецифической и лимфоидной форм);
- нарушения сна;
- высокая утомляемость при незначительных нагрузках;
- потеря аппетита, снижение веса.
Для острой формы характерно внезапное начало и стремительное развитие, быстро нарастают симптомы дыхательной недостаточности, более 50% больных умирают. Идиопатический легочный фиброз, напротив, начинается незаметно, симптоматика нарастает довольно медленно. Когда патологический процесс начинает прогрессировать, у пациента наблюдаются нарушения дыхательной функции, легочная гипертензия.
Прогноз и профилактика
Прогнозы при этой патологии зависят от того, в какой форме она протекает, а также от того, насколько выражены фиброзные изменения легочных тканей.
В среднем с таким заболеванием люди живут около пяти лет, если же оно протекает в форме идиопатического легочного фиброза, осложненного склерозом тканей легких и недостаточностью функции дыхательной и сердечно-сосудистой систем, то перспективы значительно ухудшаются, выживаемость не превышает трех лет.
Интерстициальная пневмония в острой форме – тяжелое и опасное заболевание, которое даже при раннем выявлении и адекватной терапии приводит к смерти в более чем в половине диагностированных случаев.
При неспецифической интерстициальной пневмонии добиться улучшения клинических показателей и стабилизации состояния больного удается в 70-75% случаев. В трети случаев прогноз жизни оценивается в 10 лет.
Десквамативную интерстициальную пневмонию удается стабилизировать у 65% пациентов, более 90% живут до 10 лет, 60% – пять лет. Иногда при помощи терапии удается добиться стойкой ремиссии.
При лимфоидной и криптогенной формах прогнозы, как правило, благоприятные.
Профилактика интерстициальных заболеваний легких заключается в отказе от курения, регулярном проведении вакцинаций против гриппа, пневмококковой инфекции, предупреждении бактериальных инфекций, исключении влияния вредных и опасных факторов.
Причины болезни
Ни одна патология не появляется у человека безосновательно, ей всегда предшествуют какие-то причины.
Для развития этого заболевания наиболее характерны:
- Вирусные поражения;
- Бактериальные инфекции (стафилококк, микоплазмоз; пневмококк, хламидиоз);
- Паразитарные и грибковые заболевания.
Самую главную роль в предотвращении любого заболевания в организме играет иммунная система. В случае снижения ее активности может развиться любая болезнь.
Люди, ВИЧ-инфицированные и имеющие диагноз СПИД, относятся к категории граждан, составляющих первую группу опасности для разных заболеваний – пневмонии.
Если ВИЧ-инфицированный заболел воспалением легких с одновременным поражением сразу нескольких сегментов, основное заболевание может быстро перейти в стадию СПИДа, если не будет оказана вовремя медицинская помощь.
Особенности при разной локализации
Симптомы патологии у взрослых и детей
Симптомы полисегментарной пневмонии у взрослых и детей можно разделить на 2 категории:
- Бронхолегочные;
- Интоксикационные.
Интоксикационные симптомы заболевания обуславливают тяжесть состояния пациента. Они проявляются:
- Головной болью и головокружением;
- Мышечной слабостью;
- Лихорадкой и ознобами;
- Суставными болями.
Как проявляется интоксикация
Специфическим признаком полисегментарного воспаления легких являются высокие цифры температуры. У некоторых детей она поднимается до 40 градусов, а у взрослых – до 39 градусов. Причем состояние развивается молниеносно на фоне полного благополучия. Такая клиническая картина наблюдается на фоне пневмококковой пневмонии.
Возникновению лихорадки может предшествовать потрясающий озноб в течение нескольких часов и повышенная потливость кожных покровов. В это время происходит быстрое нарастание воспалительных изменений в легочной ткани. За счет повреждения тканей в крови нарастают продукты их распада и концентрация токсинов возбудителей. Это увеличивает вязкость крови, что приводит к нарушению мозгового кровоснабжения. Его последствием становятся головные боли и головокружение.
При пневмококковом воспалении легких у взрослых температурная реакции является стабильной, а цифры на термометре не отклоняются более чем на 1 градус Цельсия в течение дня. Такое состояние может продолжаться в течение недели, а затем, на фоне адекватной терапии, лихорадка постепенно снижается.
У детей данный возбудитель может вызвать острую лихорадочную реакцию с выраженным интоксикационным синдромом, которая не исчезает в течение 5 дней.
Мышечная слабость у пациентов с полисегментарной пневмонией формируется вследствие снижения текучести крови, что обуславливает нарушение поступления питательных веществ и кислорода.
Аналогичный патогенез и у суставных болей при пневмонии. За счет нарушения микроциркуляции в надкостнице, любое движение в суставе обуславливает умеренную боль.
Бронхолегочной синдром при двусторонней полисегментарной пневмонии
Бронхолегочной синдром при двухсторонней пневмонии обусловлен не только скоплением инфильтрата в полости альвеолярных ацинусов (терминальная часть бронхиального дерева), но и размножением возбудителях в клетках дыхательных путей (трахея, бронхи).
Основные симптомы бронхолегочного синдрома:
- Влажные мелкопузырчатые хрипы (выслушивается при аускультации);
- Кашель с отделением мокроты;
- Болевой синдром в грудной клетке (при воспалении плевральных листков).
Хрипы обусловлены отеком стенки бронхов и наличием внутри них мокроты.
В норме организм для освобождения дыхательного тракта от инородных тел и бактерий активирует движение ресничек эпителия верхних дыхательных путей в обратную сторону потоку воздуха. Когда этого механизма недостаточно или инфекция проникает в нижележащие отделы, запускается механизм элиминации чужеродных веществ с помощью спастических пропульсивных сокращений бронхов (кашлевой толчок).
При полисегментарной пневмонии в просвете альвеолярных ацинусов скапливается большое количество жидкости, которое организм стремиться удалить наружу. Так возникает длительный продуктивный кашель при воспалении легких, который не исчезает до тех пор, пока не будут полностью очищены дыхательные пути.

Болевой синдром в грудной клетке со стороны поражения обусловлен воспалением плевры. В ней имеются болевые рецепторы, которые раздражаются при малейшем повреждении функциональной ткани плеврального листка. На фоне полисегментарной пневмонии с плевритом любое небрежное движение способно вызвать резкую боль в груди.
Вышеописанные симптомы с большой степенью достоверности позволяют заподозрить воспаление легких, но не помогают врачу установить размер поражения легочной ткани. Для этого применяется рентгенография органов грудной клетки. Признаки полисегментарной пневмонии, описанные в статье, должны помочь человеку самостоятельно заподозрить патологию и незамедлительно обратиться к врачу.
Коротко о строении легких
Легкие – основной парный орган дыхательной системы. Состоит из правого и левого легкого, которые располагаются в грудной клетке человека, занимая ее почти полностью. Каждый орган покрыт защитной оболочкой – плеврой.
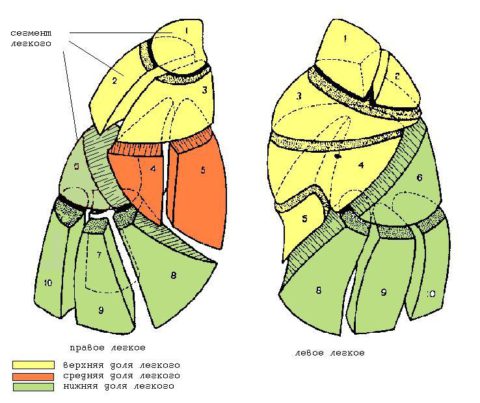
Доли и сегменты легких
В строении обоих легких выделяют доли и сегменты. Правое легкое состоит из трех долей, левое – только из двух, так как оно меньше по размеру из-за расположенного рядом сердца.
В каждой доле выделяют несколько сегментов, имеющих свою альвеолярную сеть, собственное кровоснабжение и бронхи. В каждом органе насчитывается по десять сегментов, хотя ряд авторов в левом легком выделяет всего 9 сегментов.
Бронхиальное дерево начинает свое начало от трахеи, от которой отходят главные правый и левый бронхи. По мере прохождения в легочной ткани они разветвляются на долевые, сегментарные, субсегментарные и дольковые бронхи.
Они продолжаются бронхиолами, которые, в свою очередь, заканчиваются ацинусами, состоящими из альвеол. Именно в этих маленьких структурах, густо опутанных кровеносными сосудами, осуществляется основной газовый обмен – кислород поступает в кровь, а углекислый газ из нее выводится.
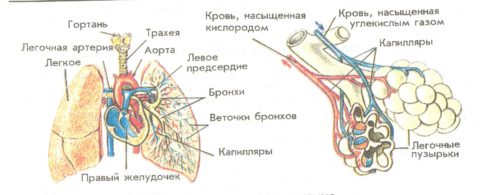
Строение легких
Пройдите бесплатный онлайн-тест на пневмонию
Лимит времени:
из 17 заданий окончено
Вопросы:
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- 12
- 13
- 14
- 15
- 16
- 17
Информация
Данный тест позволит вам определить, есть ли у вас пневмония?
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Тест загружается…
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Результаты
Время вышло
-
Сейчас с вашим здоровьем все в порядке. Не забывайте так же хорошо следить и заботиться о своем организме, и никакие болезни вам будут не страшны.
-
Симптомы которые вас беспокоят достаточно обширны, и наблюдаются при большом количестве болезней, но можно с уверенностью сказать что с вашим здоровьем что то не так. Мы рекомендуем вам обратиться к специалисту и пройти медицинское обследование во избежание возникновения осложнений. Так же рекомендуем ознакомиться со статьей о том как распознать пневмонию в домашних условиях.
-
В вашем случае наблюдаются яркие симптомы пневмонии! Однако есть вероятность что это может быть другое заболевание. Вам необходимо срочно обраться к квалифицированному специалисту, только врач сможет поставить точный диагноз и назначить лечение. Так же рекомендуем ознакомиться со статьей о том можно ли вылечить пневмонию без антибиотиков и как это сделать.
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- 12
- 13
- 14
- 15
- 16
- 17
-
С ответом
-
С отметкой о просмотре
-
Задание 1 из 17
-
Да, ежедневно
-
Иногда
-
Сезонно (напр. огород)
-
Нет
-
-
Задание 2 из 17
-
Да
-
Нет
-
Только при заболевании
-
Затрудняюсь ответить
-
-
Задание 3 из 17
-
Да, живу постоянно
-
Нет
-
Да, работаю в таких условиях
-
Ранее жили или работали
-
-
Задание 4 из 17
-
Постоянно
-
Не нахожусь
-
Ранее находился
-
Редко, но бывает
-
-
Задание 5 из 17
-
Да, ярко выраженное
-
Не больше чем обычно
-
Нет, такого не было
-
-
Задание 6 из 17
-
Да
-
Нет
-
-
Задание 7 из 17
-
Да
-
Раньше курил(а)
-
Иногда
-
Нет, и никогда не курил(а)
-
-
Задание 8 из 17
-
Да
-
Раньше курили
-
Иногда бывает
-
Нет и никогда не курили
-
-
Задание 9 из 17
-
Да
-
Нет
-
-
Задание 10 из 17
-
Да
-
Нет
-
-
Задание 11 из 17
-
Да, врожденными
-
Нет, с сердцем все в порядке
-
-
Задание 12 из 17
-
Да, причем кашель сильный
-
Беспокоит, но кашель влажный
-
Нет
-
-
Задание 13 из 17
-
Да, чувствую себя ужасно
-
Легкая усталость, не критично
-
Нет, чувствую себя прекрасно
-
-
Задание 14 из 17
-
Да
-
Нет
-
-
Задание 15 из 17
-
Да, причем сильно
-
Есть небольшое ощущение дискомфорта
-
Нет
-
-
Задание 16 из 17
-
Да, очень сильная
-
Не больше чем обычно
-
Нет
-
-
Задание 17 из 17
Как обследуют контакты первого уровня
Еще один важный вопрос, который разъясняют, — как обследовать контакты первого уровня. Здесь тоже есть несколько вариантов.
Вариант 1. Контакту сделали мазок на коронавирус, и результат положительный
ПЦР назофарингиального мазка должны сделать на третьи-пятые сутки с момента контакта. Если анализ положительный, человеку, который стал контактом, устанавливают окончательный диагноз «коронавирусная инфекция». Если течение болезни среднетяжелое и тяжелое, то лечат в больнице. Если легкое и бессимптомное, то дома
Важно: если при таком вот легком течении лечились дома, то больничный закроют на 21 день с момента контакта с человеком с коронавирусом
Вариант 2. Контакту сделали мазок на коронавирус и результат отрицательный
Если результат этого первого мазка отрицательный, то на 13 сутки с момента контакта с пациентом с коронавирусом должны сделать экспресс-тест на антитела (если их нет, то снова мазок). Если тест не показал иммуноглобулины М, то на 14 сутки с момента контакта закроют больничный и надо будет идти на работу. Если иммуноглобулины М есть, то продолжится амбулаторное наблюдение, и если болезнь будет протекать легко и бессимптомно, то на 21 день от момента контакта закроют больничный.
Вариант 3. Контакту первого уровня не делали мазок на коронавирус
В этом случае должны сделать экспресс-тест на 13 сутки с момента контакта с инфицированным COVID-19. Если есть иммуноглобулины М, то человека будут лечить на дому, и если болезнь будет протекать легко и бессимптомно, то на 21 день от момента контакта закроют больничный.
Лечение
Особенности локализации патологии
Каковы причины появления нескольких очагов
Категории
Диагностика пневмонии
В целях диагностики полисегментарного воспаления легких учитывают совокупность данных анамнеза, осмотра, лабораторных и инструментальных анализов.
Диагноз подтверждает выявление хрипов в легких, характер и локализация которых зависит от вида и стадии поражения. В крови обнаруживаются данные, указывающие на развитие воспалительного процесса в организме.
Окончательно установить диагноз помогает рентгенографическое исследование или компьютерная томография. А бактериологический анализ мокроты позволяет установить конкретного инфекционного возбудителя.
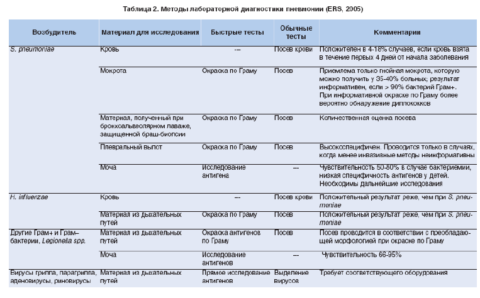
Таблица 2. Лабораторная диагностика пневмонии
Описание процедуры КТ
Лечение
1 ответ
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса.Также не забывайте благодарить врачей.
Ивахненко Евгений Федоровичпульмонолог 2020-12-07 17:00
Для восстановления у Вас может неплохо сработать
Щелочное питье до 1.5 литров типа ессентуки 4 или нагутская,2-3 дня, затем вода в том же количестве, тонзилгон по 50 кап 3 раза в день 7-10 дней, прогулки и ограничение голосовых нагрузок. Если есть одышка стоит использовать ингалятор типа дуореспа или фостера Показана вакцинация от гриппа в сентябре ежегодно и от пневмококка 1 раз в 5 лет в качестве зарядки для иммунной системы. Неплохо работает барокамера по 2 процедуры в неделю 8-10 сеансов.
Этиология и эпидемиология
Заболевание, называемое коронавирусной инфекцией, или COVID-19, вызывает вирус SARS-CoV-2, который относится к семейству коронавирусов. Эти вирусы известны микробиологам достаточно давно. Родственный штамм SARS-CoV-1 впервые был выявлен еще в 2002 году. Он вызвал вспышку атипичной пневмонии, которая началась в Китае и распространилась на 29 стран.
Всего было зафиксировано 8098 случаев заболевания, из которых 774 закончились летальным исходом. Общая смертность от данного вируса составляла около 10% в общей популяции, а среди пациентов старше 50 лет – около 50%.
Еще одним родственным SARS-CoV-2 является вирус, который вызывает ближневосточный респираторный синдром (MERS-CoV). Впервые данный вирус был зарегистрирован в 2013 году в Саудовской Аравии. В 2020 году он был зафиксирован в 23 странах. Общее число заболевших составило около 2500 человек, летальность — 50%.
Все коронавирусы являются РНК-одноцепочечными и имеют оболочку. Новый вирус — SARS-CoV-2 — генетически отличается от SARS-CoV-1 только на 20%, несмотря на многочисленные мутации. В настоящее время выделяют два подтипа SARS-CoV-2: L и S.
L-подтип эволюционно более новый, следовательно, более заразный и агрессивный. S- подтип — более древний и менее контагиозный. В начале пандемии чаще обнаруживался вирус типа L (70%), однако вскоре лидерство перешло к S-подтипу.
Строение вируса SARS-CoV-2.
Основной способ передачи инфекции – воздушно-капельный. Заразиться можно от больного человека или носителя, у которого инфекция протекает бессимптомно. Вирус находится в мельчайших каплях слюны и мокроты, которые выделяет больной человек во время чихания, кашля, разговора.
Риск заражения зависит от состояния иммунитета макроорганизма и вирусной нагрузки (количество вирусных частиц, попавших в организм), которой он подвергся. В настоящее время данных о размере эпидемически значимой вирусной нагрузки нет, однако, судя по степени контагиозности вируса, можно предположить, что она невелика.
Воздушно-капельный путь передачи является основным, но не единственным. Также коронавирус может передаваться следующими путями:
- воздушно-пылевым;
- контактно-бытовым.
По данным специалистов университета имени Сунь Ятсена, оптимальные условия для передачи вируса — температура воздуха 5-8оС и влажность 35-50%. При повышении температуры до 8-9оС заболеваемость начинает снижаться, а по достижении 30оС полностью останавливается.
Наличие у вируса липидной оболочки обусловливает его высокую чувствительность к температуре и дезинфицирующим средствам. Так, при температуре 70о он погибает в течение 5 минут, под действием дезраствора — через 30 секунд – 5 минут (зависит от состава). На различных поверхностях вирус может сохранять свою жизнеспособность от нескольких часов (бумага) до нескольких суток (дерево – 2 дня, стекло – 4 дня и др.), сроки зависят от конкретных условий (температура, влажность).
На использованной медицинской маске SARS-CoV-2 способен жить в течение недели, что указывает на необходимость дезинфекции и правильной утилизации масок!
Возникновение пандемии позволяет предположить, что SARS-CoV-2 намного заразнее других представителей семейства коронавирусов. По данным официальной статистики Всемирной организации здравоохранения (ВОЗ), в пандемию вовлечены практически все страны мира, количество зараженных исчисляется миллионами, а число летальных исходов составляет около 14%. Однако достоверность этих данных сомнительна, поскольку политика многих государств направлена на отрицание эпидемии и фальсификацию данных об эпидемической ситуации в стране.
К странам, которые скрывают коронавирус под видом других заболеваний (чаще всего под маской пневмонии), относятся: Беларусь, Россия, Туркменистан и многие другие. Можно предполагать, что реальные цифры заболеваемости и смертности от COVID-19 намного больше, чем те, которые представлены в официальной статистике.
Рентген, КТ или УЗИ?
По словам радиолога Александра Соловьева, «тень» бактериальной пневмонии легко увидеть на рентгене. А вот «вуаль» вирусной на этом аппарате разглядеть можно только в случае «цветущей пневмонии», то есть когда поражение легких — масштабное. «Зародыши», минимальные признаки повреждения легких, рентгенологи способны рассмотреть только на компьютерной томографии. По словам Евгения Симонца и Евгения Щербины, как правило, они появляются на четвертый-пятый день от начала заболевания.
В любом случае делать КТ в самые первые дни болезни не стоит: аппарат ничего не покажет, только зря получите радиационную нагрузку
«Важно также понимать, что решение о необходимых лучевых методах диагностики — индивидуально и принимает его лечащий врач», — акцентирует Евгений Симонец
Также в последнее время активно заговорили об УЗИ легких при коронавирусе. Например, известный инфекционист Ольга Голубовская на своей странице в соцсети написала, что, согласно новому исследованию, для диагностики пневмонии Covid-19 в отделениях оказания медпомощи лучше проводить УЗИ легких, чем рентген грудной клетки. Кроме того, некоторые частные клиники и центры начали предлагать услугу «УЗИ легких при коронавирусе».
«Действительно, коллеги в Европе успешно используют этот метод диагностики пневмонии, — рассказывает Александр Соловьев. — Но на УЗИ можно рассмотреть только 70% ткани и плевры. Если на этих видимых участках будут очаги пневмонии, их увидят. Но есть шанс, что пневмонию можно пропустить. Такой метод, конечно, лучше, чем вообще ничего. Но все-таки оптимальный вариант — это компьютерная томография. УЗИ и рентген — на случай, если нет возможности ее провести».
«Для полной оценки состояния легочной ткани при Covid-19 рекомендовано выполнение КТ органов грудной клетки без контраста», — уточняет Евгений Симонец.
Александр Соловьев обращает внимание: несмотря на то, что на КТ видна разница между бактериальной и вирусной пневмониями, окончательный диагноз врач-рентгенолог не может поставить. «В своем заключении он может только констатировать, что это пневмония
А вот вирусная она или бактериальная, может только предполагать. Окончательный диагноз ставит только лечащий врач на основе сбора анамнеза и результатов анализов», — говорит Александр Соловьев.
«Если для диагностики оптимальный вариант КТ,то для дальнейшего динамического наблюдения можно использовать рентген и УЗИ легких, чтобы лишний раз человек не подвергался лучевой нагрузке», — говорит Юрий Межибовский.






