Признаки коронавируса у детей
Содержание:
- Боль в ухе
- Бывает ли головная боль при коронавирусе
- Профилактика
- В груди
- Типичное начало
- Противовирусные лекарства
- Боль и шум в ушах как симптом коронавируса
- Можно ли заразиться коронавирусом повторно?
- 7 основных симптомов коронавирусной инфекции
- В каких местах локализуются головные боли при COVID-19
- Чем отличается коронавирус от других респираторных заболеваний
- Сопутствующие симптомы COVID-19
- Основы терапии
- Закладывает ли уши при коронавирусе
- Потеря слуха при коронавирусе
- Как выбрать антибиотик
Боль в ухе
Болевые ощущения в указанном органе при коронавирусе могут появляться по нескольким причинам. Наиболее вероятные из них отит (воспаление внутреннего уха) и отраженная боль от лимфоузлов.
COVID-19 способно привести к развитию осложнений, и первыми страдают органы, в которых есть хронические патологии. У многих людей, особенно имеющих сниженный иммунитет и подверженных простудным заболеваниям, отит крайне распространен, поэтому при коронавирусной инфекции у них в числе первых симптомов болят уши.
Второй не менее распространенной причиной возникновения болей в данной области является непосредственный ответ иммунной системы. При попадании частиц коронавируса в верхние дыхательные пути организм немедленно реагирует на болезнетворного агента путем увеличения количества лимфоцитов, а конкретно Т-клеток.
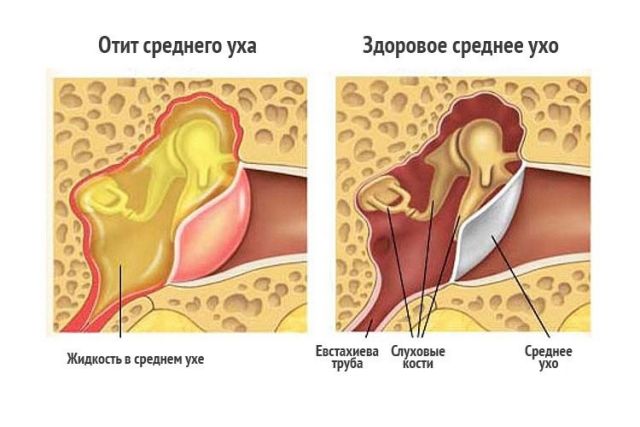 Отит может служить осложнением коронавирусной инфекции
Отит может служить осложнением коронавирусной инфекции
Чтобы локализовать патоген, они активно скапливаются в близлежащих к месту проникновения возбудителя лимфатическим узлам, что приводит к формированию воспаления. Так как при коронавирусной и других инфекциях подобного плана чаще всего страдают околоушные лимфоузлы, то боль и отек распространяются на близкорасположенные органы – голову, уши, глотку, челюсти и зубы.
Подобные проявления в подавляющем большинстве случаев проходят по мере выздоровления пациента и не приводят к серьезным осложнениям, поэтому зачастую в отдельных лечебных мероприятиях не нуждаются.
Бывает ли головная боль при коронавирусе
Профилактика
Для того чтобы предотвратить развитие заложенности ушей или других патологий органов слуха, необходимо своевременно обращаться за врачебной помощью при возникновении первых симптомов патологического процесса.
Наилучшей профилактикой при заложенности ушей, возникшей после ОРВИ, является регулярное употребление поливитаминных комплексов, иммуномодуляторов, биологически активных добавок, назначенных лечащим врачом.
В ежедневный рацион необходимо включать большое количество свежих фруктов, ягод и овощей, а также продуктов, в состав которых входит растительная клетчатка. Очень полезно регулярно бывать на свежем воздухе, а также заниматься спортом и различными видами физической активности.
При посещении многолюдных мест необходимо надевать специальную защитную марлевую маску, которую можно купить в любой аптеке. Также эффективным решением может стать вакцинация от простудных заболеваний.
Заложенность ушей после ОРВИ – это частая проблема, которая сопровождает простудные заболевания. Своевременное и правильно подобранное лечение позволяет устранить это неприятное явление и предотвратить развитие подобных реакций организма.
В груди
Болят легкие — так часто описывают свои ощущения пациенты с подтвержденной коронавирусной инфекцией. На самом деле парные органы дыхательной системы лишены чувствительных нервных окончаний. Постоянный или кратковременный болевой синдром указывает на прогрессирование патологии, поражение расположенных рядов органов. А также присоединение бактериальной инфекции с развитием пневмонии.
Боль в груди при коронавирусе может быть связана с поражением легких или развившемся миокардитом
Характерная особенность клинической картины коронавируса — желание больного лежать на той стороне, где находится поврежденное легкое. Дискомфортные ощущения в легких проявляются в том месте, где дислоцировано поражение альвеол. Кислородное голодание провоцирует сонливость, спутанность сознания, возбуждение, панические атаки или обмороки.
Важно: Отличительный признак сочетанного поражения легких бактериями и коронавирусами — форсированное дыхание.
Типичное начало
После того, как вирусный агент попадает в организм (с аэрозолем в виде взвеси капелек мокроты в воздухе или гораздо менее вероятно по контакту с загрязненных чужими выделениями поверхностей) должно пройти от 2 до 14 суток до того, как болезнь заявит о себе.
Входными воротами для инфекции становятся слизистая носа, рта и глаз. Далее вирусной частице надо зацепиться своими белками-лучами короны за рецепторы организма-хозяина, которых много в легких и почках.
Классическими первыми симптомами коронавируса можно считать:
- появляющуюся слабость, разбитость,
- выраженную головную боль (иногда имитирующую мигрень и занимающую половину головы)
- субфебрилитет до 37, 5 в течение недели
- и довольно резкий за 1-2 суток скачок температуры до 38-40 градусов.
В те же один-два дня присоединяются:
- боль в горле (царапанье, першение, боли при глотании, как при фарингите),
- сухой или со кашель (см. кашель при ковиде),
- чувство царапанья за грудиной.
При распространении процесса на нижние отделы дыхательных путей становится:
- затрудненным вдох,
- появляется учащение дыхания сначала в нагрузке, а затем и в покое (см. одышка при ковиде),
- боль при глубоком дыхании или кашле (описываемая пациентами, как режущая, колющая или ощущение битого стекла в легких).
Противовирусные лекарства
Специфического противовирусного лекарства, направленного на covid-19, не разработано. Но проводятся фармакологические исследования для его создания. Многие патогенные микроорганизмы содержат схожую генетическую информацию. Они основаны на ДНК или РНК.
Поэтому часть лекарств, направленных на иные вирусы, могут помочь при разведении covid-19.
Считается, что эти препараты помогают побороть болезнь, но в основном иммунитет человека справляется самостоятельно. Они призваны ускорить этот процесс, устранив части патогенного микроорганизма из кровотока и тканей. Противовирусные лекарства назначают ограниченным курсом. Обычно он составляет не более 10 дней. Но врач может продлить их прием до 2 недель.
Противовирусные лекарства при коронавирусе назначают не всегда. Они требуются лишь в средней и тяжелой степени патологии. Если у пациента легкая стадия, достаточно лишь симптоматической терапии
Важно помнить, что многие противовирусные лекарства имеют побочные эффекты. Поэтому в процессе лечения и после его завершения сдают лабораторные анализы крови и мочи
Если возникли отклонения, потребуется дополнительная терапия для восстановления.
Боль и шум в ушах как симптом коронавируса
Несмотря на то, что боль и шум в ушах при заражении коронавирусом встречаются, нельзя назвать такие симптомы характерными для COVID-19. По статистике, этот признак отмечают у себя не более 5 % зараженных.
В Турции были проведены исследования, в результате которых удалось установить, что болеющие в легкой форме жалуются на боль в ушах чаще, чем в случаях с заболеванием средней степени тяжести. Пока специалистам не удалось понять, почему происходит именно так. Нужны дополнительные исследования.
Боли в ушах больше характерны для гриппа и ОРВИ. Некоторые пациенты отметили, что у них «горели» уши или в них был шум. Но такие признаки также нельзя назвать специфическими. Подобные симптомы бывают при всех респираторных заболеваниях, при которых повышается температура тела.
Можно ли заразиться коронавирусом повторно?
24 марта глава Роспотребнадзора Анна Попова заявила, что у переболевших коронавирусом людей вырабатывается иммунитет и повторное заражение исключено. В крови переболевших вырабатываются иммуноглобулины M и G, защищающие от повторного заражения.
Китайские исследователи в крови почти 10% излечившихся от коронавируса снова обнаружили COVID-19. Пациенты были выписаны из больницы более месяца назад. Проведенные тесты показали, что с вероятностью от 3 до 10 процентов они могут снова заболеть. При этом не ясно, остался в их крови вирус с прошлого заражения, или они успели его снова подхватить уже после выздоровления. Не доказан и факт их заразности для окружающих. Зато в крови переболевших замечены антитела, которые активно защищают организм от нуклеиновой кислоты вируса. Для того, чтобы сделать вывод, можно ли повторно заболеть коронавирусной инфекцией COVID-19 и инфицировать других людей, необходимо проводить множество аналогичных исследований, отмечают китайские ученые.
7 основных симптомов коронавирусной инфекции
Сегодня уже абсолютно ясно, что коронавирус 2019 года способен инфицировать каждую клетку организма человека. Но наиболее распространенные симптомы при поражении органов и тканей следующие:
Со стороны носоглотки
Потеря обоняния и вкуса по неясным и по сей день причинам. Суть патологического процесс в гибели части обонятельных рецепторов при их контакте с ACE2-рецепторами коронавируса, благодаря которым он проникает в здоровые клетки. Чем интенсивнее симптоматика, тем хуже прогноз развития заболевания.
Со стороны легочной системы
Кашель при коронавирусе с развитием одышки, пневмонии за счет разрушения клеток легочной ткани, которые избирательно реагируют на SARS-CoV-2. Повреждение клеток вызывает бурную реакцию иммунной системы, резкое снижение кислорода в крови, при удовлетворительном общем самочувствии на начальном этапе.
Такое скрытое кислородное голодание можно увидеть только при рентгенографическом исследовании, КТ: заполненные жидкостью или гноем воздушные пространства легких. Это и есть ковидная пневмония. Легкие настолько увеличиваются в объеме за счет патологического выпота, что не могут работать, и человек погибает из-за остановки дыхания.
Со стороны ЦНС
Гипертермия и цефалгия – неспецифические признаки COVID-19. Однако если они сопровождаются предобморочным состоянием, потерей ориентации в пространстве и времени, стоит подумать о коронавирусной инфекции. Мозг при коронавирусе страдает с двух сторон: из-за гипоксии на фоне легочной недостаточности и от прямого поражения нейронов вирусом с развитием судорог, галлюцинаций.
Со стороны иммунной системы
Возникает реакция на цитокиновое воспаление. При проникновении большого количества коронавируса в ткани легких, начинается их разрушение, что заставляет вступать в бой иммунитет.
Система защиты постоянно вырабатывает цитокины – белки, которые контролируют иммунные реакции. Их становится так много, что вместе с вирусными клетками уничтожаются и здоровые. Такая ситуация называется цитокиновым штормом, исход которого – фатален. Гиперактивность иммунитета снижает уровень кислорода в крови и заставляет давление падать.
Со стороны системы крови
Происходят самые значительные изменения. Связаны они с повышением густоты или вязкости биологической жидкости, тромбообразованием. Особенностью COVID-19 является образование подвижных, флотирующих тромбов, способных двигаться внутри сосудов и перекрывать жизненно важные магистральные сосуды. Так провоцируется инсульт, ТЭЛА, инфаркт. У пожилых – это основная причина летальных исходов, но страдают и очень молодые люди.
Антикоагулянты при коронавирусе не могут гарантировать отсутствие тромбообразования, но смягчить ситуацию им вполне по силам. Помочь в профилактике такого состояния могут D-димеры – ферменты белковой природы, уровень которых необычайно растет при коронавирусном инфицировании.
Со стороны конечностей
При COVID-19 возникает особенная картина: из-за нарушения притока крови к пальцам рук и ног, они испытывают ишемию, приобретают синюшный оттенок. Суть – тромбоз капилляров. Этот симптом характерен для молодых людей.
Читайте подробнее: характер высыпаний при заражении коронавирусной инфекцией
Со стороны иммунной системы у детей
У детей при инфицировании коронавирусом развивается синдром, напоминающий вирусную патологию Кавасаки или токсический шок. Суть – мультисистемное воспаление с лихорадкой, специфическими высыпаниями, резким ухудшением общего состояния. Объясняется это слишком агрессивной реакции иммунной системы на коронавирус.
В каких местах локализуются головные боли при COVID-19
Не только причины головной боли, но и ее локализация помогут правильно поставить самому себе предварительный диагноз. Поняв, как болит голова при коронавирусе, и где локализуются болевые ощущения, можно самостоятельно предположить заражение короной и своевременно уйти на домашний карантин.
После этого нужно вызвать врача на дом, указав в анамнезе наличие головных болей и других симптомов, позволяющих сделать предварительный вывод о заражении коронавирусом. При бессимптомном протекании и легкой форме головные боли проходят через три дня после инфицирования. Они всегда сопровождаются субфебрильной температурой.
Пациенты с легкой формой указывают на то, через 5-7 дней боль становится почти незаметной, и вскоре такие симптомы вовсе исчезают. Боли могут локализоваться в следующих областях головы:
- лоб;
- виски;
- затылок.
Кроме этого, многие больные просто не могли точно определить, где у них болит голова. Врачи делят головные боли, вызванные COVID-19, на два типа:
- Приступообразные, при которых синдром длится не более получаса, а потом отступает. Человека при этом может тошнить, у него появляется светобоязнь.
- Диффузные, при которых голова становится тяжелой, возникает заложенность носа и жжение в глазах.
Многие больные отмечали, что головная боль у них появлялась первой, а потом к ней прибавлялись другие симптомы коронавирусной инфекции.
Симптоматическое лечение головной боли в этом случае зависит от ее типа. Так как обезболивающие препараты не помогают, то врачи рекомендуют выполнять ряд простых действий, которые помогут уменьшить болевые приступы.
Для снятия интоксикации требуется больше пить теплых напитков с витамином С. Чтобы купировать кислородную недостаточность, следует несколько раз в день проводить в помещении влажную уборку и проветривание. Пить таблетки нужно только по назначению врача.
Сказать однозначно, как долго будет болеть голова при коронавирусе, невозможно, так как в каждом случае симптомы проявляются по-разному. Болевой синдром может остаться как осложнение в виде астенической реакции. Это происходит из-за того, что вирус поражает клетки слизистой ткани сосудов, вызывая патологические процессы. Для полного восстановления после болезни могут потребоваться месяцы.
Итоги
При появлении головных болей и подозрении на коронавирус следует самоизолироваться и вызвать врача на дом, стараться пить больше теплых напитков, содержащих витамины и микроэлементы. Это поможет быстрее выводить токсины из организма.
Нужно следить за характером головных болей. Если они не очень сильные и начинают проходить на 3-5-й день после начала болезни, то значит речь идет о легкой форме коронавирусной инфекции. Сильные приступообразные головные боли при COVID-19 могут стать первым признаком нарастания гипоксии в организме.
Чем отличается коронавирус от других респираторных заболеваний

ОРВИ, считающиеся сезонными заболеваниями, поражают область носовых пазух, гортани и бронхов. Их определяют по следующим признакам:
- заложенности носа с прозрачными (позднее желто-зелеными) выделениями;
- чиханию;
- слезоточивости;
- покраснению склеры;
- першению, боли в горле;
- светобоязни, рези в глазах;
- общему упадку сил;
- нетипичной для человека сонливости или бессонницы;
- увеличению лимфоузлов;
- ощущению ломоты мышц и суставов;
- усиленной потливости и ознобу;
- приступам цефалгии;
- потере аппетита.

Есть несколько советов, как отличить коронавирус от простуды у взрослых. Во-первых, Covid-19 не развивается через 2-3 дня после заражения. Во-вторых, он редко протекает с невысокой температурой, насморком, чиханием и слезоточивостью. Эти симптомы характерны для ОРВИ.
Полученные в ходе сравнения результаты можно представить в виде таблицы:
| Симптом | Covid-19 | Грипп | ОРВИ |
|
Кашель |
Сухой, длительными приступами, исчезающий без перехода во влажную фазу. |
Сухой, изнурительный. |
Сначала сухой, при лечении переходящий в мокрый. |
|
Слабость |
Периодически наблюдается. |
Наблюдается достаточно часто. |
Не наблюдается. |
|
Насморк |
Заложенность носа без выделений, часто потеря обоняния. |
Периодически наблюдаются выделения из носа. |
Один из основных признаков заражения. |
|
Головные боли |
Присутствует у некоторых пациентов, периодически осложняется спутанностью сознания. |
Наблюдаются часто. |
Почти не диагностируются |
| Боли в горле |
Не выражена ярко. |
Иногда наблюдается небольшое першение. |
Болезненность, покраснение и отечность тканей это частое явление. |
|
Проблемы со стулом |
Возникают иногда. |
Периодически наблюдаются. |
Чаще возникают у детей. Взрослые с подобным симптомом почти не сталкиваются. |
Сопутствующие симптомы COVID-19

Тут все зависит от человека: значение имеют возраст, состояние здоровья, иммунитет и хронические болезни при их наличии. Конечно, не исключен вариант бессимптомного заболевания, тогда обнаружить коронавирус практически невозможно. Но, если разбирать симптомы по степени распространенности, можно выделить следующие:
Высокая температура – почти в 88% случаев
Именно этот момент можно назвать главным показателем, на который следует обращать внимание всегда.
Сухой, дерущий горло кашель из нижних частей легких – почти в 68%. Еще один характерный признак, который выделяют все медики.
Общая слабость – более чем в 38% случаев
Особенно это актуально для людей старшего возраста.
Примерно у 33% зараженных образуется большое количество мокроты в горле.
У 19% появляется одышка, даже если человек спокойно ходит или сидит.
Какая у вас была температура при COVID-19?
Выше 37 45.26%
Выше 38 22.84%
Выше 39
5.07%
Не было температуры 26.82%
Проголосовало: 40849

Нужно отметить, что самый распространенный признак – температура – совсем не обязательно проявляется первой. Нередко все начинается с боли в горле, кашля или проявления общей слабости, из-за которой человек быстро устает и не может долго заниматься физическим трудом.
Медики советуют обращать внимание на следующий момент: если другим признакам сопутствует одышка, скорее всего, это COVID-19, а если появился насморк, то с высокой вероятностью это обычная простуда
Основы терапии
Вопрос о ведении пациента на дому или в условиях стационара на сегодня решается на основании тяжести состояния и наличия мест в стационаре. Изначально предполагалось, что основная масса пациентов будет вестись на стационарном этапе. Однако, с ростом заболеваемости, легкое течение все чаще будет амбулаторным.
Специфической терапии, действующей непосредственно на COVID-19, сегодня нет.
Приоритетными задачами терапии патологии становится упреждение развития всех возможных симптомов, включая легочные поражения и осложнений (ДВС-синдрома, системного васкулита, дыхательной недостаточности, септического состояния). Лечению подлежат подтвержденные тестами и вероятные случаи с подозрительной клиникой.
Лекарственных средств, действующих непосредственно на возбудителя инфекции, сегодня не найдено. Поэтому лечение направлено на устранение проявлений болезни и торможение механизмов ее развития.
Противовирусные препараты
которые присутствуют на сегодня в 8 версии рекомендаций Минздрава РФ, — это фавипиравир (арепливир), ремдесивир, умифеновир (арбидол). Упоминается и интерферрон альфа в форме капель или спрея в нос. Последний рекомендован в качестве медикаментозной профилактики для взрослых и беременных.
- Фавипиравир — японская разработка 2002 года, нацеленная на вирусы гриппа A, B и COVID-19. В основе действия — подавление вирусного размножения за счет угнетения РНК-полимеразы. Хорошо всасывается при приеме в таблетках, достигая максимальной концентрации в тканях через полтора часа. Выводится в основном почками. Противопоказан до 18 лет, беременным, кормящим, лицам с тяжелой печеночной и почечной (СКФ< 30 мл в час) недостаточностью. Ограниченно применяется у больных с подагрой, пожилых, при средне тяжелой почечной недостаточности. Основные побочные действия касаются: ЖКТ (тошнота, рвота, диарея), системы кроветворения (падение уровня лейкоцитов, нейтрофилов), обмена веществ (рост мочевой кислоты, триглицеридов, редко — падение калия), печени (рост АЛАТ и АСАТ, ГГТ, билирубина). Также могут проявляться аллергические кожные реакции (зуд, сыпь), выделения из носа, першение в горле, затрудненное дыхание из-за бронхоспазма. Цена порядка 135 $. В РФ от 14 до 20 тысяч рублей за упаковку.
- Русский аналог фавипиравира — Арепливир, отличающийся от оригинального препарата дополнениями, заявленными производителем, как инновационные наработки. Цена упаковки порядка 12 000 рублей.
- Широко применявшаяся на предыдущих этапах борьбы с COVID-19 комбинация антиретровирусных лопинавира с ритонавиром (Калетра) признана недостаточно эффективной и ушла из рекомендаций.
Противомалярийные средства
Они подавляют избыточный иммунный ответ. Это Гидроксихлорахин. В Европе используется оригинальный французский Плаквенил. Таблетки в дозах 200 и 400 мг. На сегодня признано нецелесообразным применять средства на амбулаторном этапе лечения, когда не возможен регулярный и тщательный мониторинг ЭКГ и электролитов кровяной плазмы. Основная целевая группа пациентов для терапии — стационарный этап у пациентов с легким и средне тяжелым течением патологии в первые 3-5 дней болезни. Использование низких доз позволяет избегать кардиологических осложнений от применения лекарства.
Препараты донорской плазмы
призваны создавать пассивный иммунитет за счет введения больному готовых антител к вирусу. Используется плазма лиц, переболевших инфекцией и находящихся в стадии выздоровления в разведениях 1:160 или 1:80. Считается, что антиковидная плазма эффективна в первую неделю от развития симптомов. Ею нельзя лечить лиц с аллергией и аутоиммунными заболеваниями.
Антибиотики
подключаются для подавления бактериальной флоры в случаях пневмоний или полиорганной недостаточности. Предпочтительны Цефалоспорины, Макролиды, аминогликозиды. (см. Все антибиотики при пневмонии, Азитромицин при коронавирусе, 11 правил как пить антибиотики, Левофлоксацин при ковиде, Антибиотики широкого спектра).
Закладывает ли уши при коронавирусе
Потеря слуха при коронавирусе
Судя по медицинским отчетам, внезапная потеря слуха – это сравнительно редкий симптом коронавируса. Однако на фоне второй волны COVID-19 его упоминают все чаще и чаще.
В одном из докладов иранских врачей сообщается об односторонней глухоте и головокружении у пациентов, госпитализированных с COVID-19. Есть отчеты, где упоминается о сенсоневральной (нейросенсорной) тугоухости. Она развилась внезапно, а уже затем тест на коронавирус SARS-CoV-2 стал положительным.
Британские врачи также описали случай нейросенсорной тугоухости у 45-летнего мужчины, госпитализированного с COVID-19. Ушные каналы у него были чистыми, барабанные перепонки не повреждены. Иными словами, дело заключалось именно в повреждении нерва. Оно действительно может возникать из-за вирусных заболеваний:
-
Свинка;
-
Краснуха;
-
Корь;
-
Герпес;
-
Грипп и т.д.
Правда, до сегодняшнего дня в этом списке не было коронавирусов. Однако известно, что он влияет на другие органы чувств, притупляя вкусовые и обонятельные ощущения. Аносмия описывалась как ранний симптом коронавирусной инфекции
Как выбрать антибиотик
При остром вирусном заболевании антибиотик назначает врач, ссылаясь на результаты лабораторных анализов. Для правильного подбора препарата нужно:
- определить свойство и вид возбудителя инфекции;
- выбрать курс лечения и рассчитать дозу препарата;
- подобрать комплекс медикаментов для микроорганизмов, которые тяжело поддаются лечению;
- когда возбудитель не выявлен, стоит применять антибиотик широкого воздействия, после проведенных бактериологических анализов использовать препарат с узким спектром влияния.
Чтобы исключить негативные побочные эффекты, при назначении медикаментозного лечения учитывается возраст пациента, общее состояние, выраженные симптомы.
Лекарственная терапия
Специального препарата для лечения Covid-19 нет, поэтому в лёгких случаях используются обычные средства:
- противовирусные препараты, к примеру, «Арбидол»;
- жаропонижающие лекарства — при температуре выше 38°C, например, «Ринза»;
- средства для активации работы иммунной системы, в частности, настойка эхинацеи;
- средства для носоглотки, к примеру, «Пиносол» и «Фарингосепт»;
- витамин C, который улучшает общее состояние;
- средства, устраняющие определённые симптомы, например, «Цитрамон».






